Nové kritériá pre diagnostiku gestačného diabetes mellitus a ich dôsledky
New criteria for the diagnosis of gestational diabetes mellitus and their consequences
Study aims: Assessment of the effect of new recommended procedure application for a diagnosis and screening of gestational diabetes mellitus, which originated based on the results of the study HAPO (Hyperglycaemia and Adverse Pregnancy Outcomes) published in 2008 and initiated by IADPSG (International Association of the Diabetes and Pregnancy Study Groups), and which were accepted by WHO in 2013. Design and methods: Prospective cohort study in 1414 women with singe-foetal gravidity underwent the complete GDM screening in the first trimester and between 24–28th week in 3 years (2016–1018). We used two types of screening criteria for result analysis (according to the Bulletin of MH SR 2011 and IADPSG). In the particular groups, we compared the incidence of specific maternal and perinatal complications. Results: In the monitored population of patients, the incidence of gestational diabetes with the use of new criteria was significantly higher in comparison with the group where we used present criteria (n – 144, 10.18 %; or n – 68, 4.8 %, p < 0.0001). After inclusion of a facultative examination in the 60th minute of oGTT we diagnosed GDM in other 5.55 % (n – 78) women. Using the present criteria, we diagnosed the highest number of positive pregnant women with the determination of glycaemia in the 120th minute of oGTT (n-66.97 %), on the contrary with the application of IADPSG criteria examining FPG in the first trimester (n=68, 47.2 %) and between the 24–28th week (n = 58, 40.3 %). In comparison of the complication incidence, we detected statistically significant difference between the groups in the number of blood transfusions (n-10, 6.9 %; or n-10, 14.7 %, p – 0.0411) and mother and foetus injury (n – 10, 6.94 %; or n – 8, 11.7 %, p = 0.0155). The Caesarean section was the most frequent complication in both groups (n – 52, 36.11 %; or n=30, 44.11 %, p = 0.0084). Conclusion: After the implementation of new international criteria for GDM screening one can expect an increased number and different spectrum of GDM diagnosed pregnant women, with the majority being detected based on fasting glycaemia. The question is if the increased number of diagnosed and treated women following the new criteria would result in an adequate decrease of pregnancy complications.
Keywords:
diagnostic criteria – screening – gestational diabetes mellitus – oral glucose tolerance test (oGTT)
Authors:
Richard Školka 1; Karol Dókuš 1; Silvia Dókušová 2
Authors‘ workplace:
II. gynekologicko-pôrodnícka klinika SZU a FNsP F. D. Roosevelta, Banská Bystrica
1; Národný endokrinologický a diabetologický ústav, n. o., Ľubochňa
2
Published in:
Forum Diab 2022; 11(3): 157-163
Category:
Original Article
Overview
Cieľ práce: Zhodnotenie efektu aplikácie nových odporúčaných postupov pre diagnostiku a skríning gestačného diabetes mellitus (GDM), ktoré vznikli na podklade výsledkov štúdie HAPO (Hyperglycemia and Adverse Pregnancy Outcomes) publikovanej v roku 2008 a iniciovanej IADPSG (International Association of the Diabetes and Pregnancy Study Groups) a ktoré boli akceptované WHO v roku 2013. Metodika a klinický súbor: Prospektívna kohortová štúdia u 1 414 žien s jednoplodovou graviditou podstúpilo kompletný skríning GDM v 1. trimestri a medzi 24.– 28. týždňom v období 3 rokov (2016–2018). Na analýzu výsledkov sme použili dva typy skríningových kritérií (podľa Vestníka MZ SR 2011 a IADPSG). V jednotlivých skupinách sme porovnávali výskyt špecifických materských a perinatálnych komplikácií. Výsledky: V sledovanom súbore bola incidencia GDM pri použití nových kritérií signifikantne vyššia v porovnaní so súborom, u ktorého sme použili súčasné kritériá (n = 144; 10,18 %; resp. n = 68; 4,8 %; p < 0,0001). Po zahrnutí fakultatívneho vyšetrenia v 60. minúte orálneho glykemického tolerančného testu (oGTT) sme GDM diagnostikovali u ďalších 5,52 % (n = 78) žien. Použitím súčasných kritérií sme najvyšší počet pozitívnych tehotných diagnostikovali stanovením glykémie v 120. minúte oGTT (n = 66; 97,1 %), naopak, aplikáciou IADPSG kritérií vyšetrením glykémie nalačno (FPG – Fasting Plasma Glucose) v 1. trimestri (n = 68; 47,2 %) a medzi 24.-28. týždňom (n = 58; 40,3 %). Porovnaním výskytu komplikácií sme zistili štatisticky signifikantný rozdiel medzi súbormi v počte krvných transfúzií (n = 10; 6,9 %; resp. n = 10; 14,7 %; p = 0,0411) a poranení matky a plodu (n = 10; 6,94 %; resp. n = 8; 11,7 %; p = 0,0155). Najčastejšou komplikáciou v oboch súboroch bol sekundárny cisársky rez (n = 52; 36,11 %; resp. n = 30; 44,11 %; p = 0,0084). Záver: Po zavedení nových medzinárodných kritérií pre skríning GDM možno očakávať zvýšenie počtu a odlišné spektrum tehotných žien s GDM, pričom väčšina bude diagnostikovaná na podklade glykémie nalačno. Otázne je, či zvýšenie počtu takto diagnostikovaných a liečených žien po prijatí nových kritérií bude vyvážené adekvátnym poklesom tehotenských komplikácií.
Klíčová slova:
skríning – gestačný diabetes mellitus – diagnostické kritériá – orálny glukózový tolerančný test (oGTT)
Úvod
Gestačný diabetes mellitus (GDM) je najčastejšou metabolickou a internou komplikáciou vyskytujúcou sa v tehotenstve. Definovaný je ako porucha glukózovej tolerancie s nástupom alebo prvým rozpoznaním počas tehotenstva, ktorá po šestonedelí odznieva [1]. K jej manifestácii obvykle dochádza na prelome 2. a 3. trimestra v súvislosti s diabetogénnym pôsobením placentárnych hormónov a súvisiacou inzulínovou rezistenciou, ktorá už nie je dostatočne vyvažovaná sekréciou inzulínu B-bunkami pankreasu [14]. Nárast inzulínovej rezistencie v 2. polovici gravidity je patogenetickým mechanizmom vzniku GDM. Najväčším úskalím v rámci diagnostiky GDM však ostáva nekonzistencia a nehomogénnosť skríningových programov jednotlivých odborných spoločností, ktoré doposiaľ nie sú zjednotené. Líšia sa rozsahom (celoplošný vs selektívny skríning rizikových žien), počtom fáz (jednostupňový vs viacstupňový), spôsobom realizácie záťažového testu (s 50 g, 75 g alebo 100 g glukózy), rozsahom orálneho glukózového tolerančného testu – oGTT (2-bodová, 3-bodová, ev. 4-bodová krivka) a diagnostickými kritériami, tzv. cut-off hodnotami [2]. Z tohto dôvodu je skutočná incidencia GDM de facto neznáma, pričom výskyt býva uvádzaný v rozpätí 1–21 % v závislosti od typu populačnej štúdie a od použitého diagnostického testu [23]. Štúdie sa však zhodujú na rastúcej incidencii GDM, ktorá je pripisovaná najmä zvyšujúcemu sa veku tehotných žien, odsúvaniu tehotenstva do neskoršieho veku, urbanizácii, epidémii obezity a zníženej fyzickej aktivite. Riziko ochorenia progresívne rastie so zvyšujúcim sa BMI. Možno povedať, že pravdepodobnosť vzniku GDM pre matku do 25 rokov bez prítomnosti rizikových faktorov je < 1 %, nad 35 rokov riziko stúpa > 8,5 % [4].
Rastúca incidencia GDM a celosvetovo nejednotný prístup k jeho diagnostike viedli k intenzívnej snahe o unifikáciu pravidiel diagnostiky. V roku 1998 bola založená International Association of the Diabetes and Pregnancy Study Groups (IADPSG) ako zastrešujúca organizácia, ktorá si dala za úlohu umožniť spoluprácu rôznych regionálnych a národných organizácií zaoberajúcich sa ochorením diabetes mellitus (DM) v gravidite [19]. Jedným z hlavných cieľov organizácie bolo vytvorenie spoločného postupu starostlivosti o tehotné ženy s GDM. V roku 2010 IADPSG zverejnila nový odporúčaný postup pre skríning GDM, ktorý sa opiera o výsledky štúdie Hyperglycaemia and Adverse Pregnancy Outcomes (HAPO) z roku 2008. Cieľom štúdie HAPO bolo objasniť vplyv miernej hyperglykémie na riziko vzniku špecifických materských a perinatálnych komplikácií. Išlo o medzinárodnú, multicentrickú, prospektívnu a observačnú štúdiu, do ktorej bolo zaradených celkovo 25 505 tehotných žien. Tie v rozmedzí 24.–32. týždňa gravidity podstúpili oGTT test so 75 g glukózy so stanovením glykémie nalačno, v 60. a 120. minúte. Štúdia ukázala, že riziko komplikácií stúpa kontinuálne s výškou materskej glykémie, nezávisle od ostatných faktorov (etnikum, vek, parita, BMI, prírastok na váhe v tehotenstve) [3]. Tieto kritériá roku 2010 akceptovala taktiež ADA (American Diabetes Association), zatiaľ čo ACOG (American College of Obstetricians and Gynecologists) zostala pri pôvodnom dvojstupňovom skríningu [1].
V roku 2010 ustanovila WHO expertnú skupinu, ktorej úlohou bolo prehodnotiť súčasné odporúčania pre poruchy glukózovej tolerancie v tehotenstve. Výsledkom práce skupiny bol dokument Diagnostic Criteria and Classification of Hyperglycaemia First Detected in Pregnancy, v ktorom autori odôvodnili vznik nových odporúčaní WHO s tým, že pôvodné kritériá z roku 1999 nie sú tzv. evidence-based a zdôraznili súčasne potrebu medzinárodne jednotných pravidiel. V roku 2013 boli kritériá prijaté aj WHO, ktoré sa rozhodlo pre odlíšenie menej závažných porúch (GDM) a závažnejších porúch (manifestný diabetes v tehotenstve), tab. 1 [21]. V apríli 2014 prijala ČDS ČLS JEP nový odporúčaný postup pre skríning GDM a v máji 2015 postup schválila Česká gynekologická a pôrodnícka spoločnosť (ČGPS ČLS JEP) [9].
![Odporúčaná klasifikácia a diagnostické kritériá porúch metabolizmu glukózy prvýkrát
diagnostikovaných v gravidite (podľa 75 g oGTT v 24.–28. týždni gravidity)
podľa IADPSG z roku 2010 a podľa WHO z roku 2013 [21]](https://www.forumdiabetologicum.sk/media/cache/resolve/media_object_image_small/media/image_pdf/226b4f65adf64584aeff24e3cda62d74.jpg)
Doposiaľ platný odporúčaný postup v Slovenskej republike, stále akceptovaný Slovenskou gynekologicko- pôrodníckou spoločnosťou Slovenskej lekárskej spoločnosti (SGPS SLS), vychádza zo zásad saintvincentskej deklarácie a z kritérií WHO z roku 1997 a 1999 a riadi sa Vestníkom MZ SR 1997, čiastka 3 a 4, s. 38 a preventívnymi prehliadkami v odbore gynekológia a pôrodníctvo. Vo Vestníku MZ SR 2011, čiastka 49–60, došlo len k minimálnym zmenám [18]. Zásadným nedostatkom je, že WHO kritériá z roku 1999 pre diagnózu GDM vychádzajú z tzv. cut-off hodnôt pre všeobecnú populáciu [22].
Slovenská diabetologická spoločnosť Slovenskej lekárskej spoločnosti (SDS SLS) v roku 2012 vypracovala v rámci Národného diabetologického programu (NDP) Diagnosticko-terapeutické štandardy v diabetológii s vlastnými diagnostickými kritériami pre GDM, ktoré parciálne zohľadňujú kritériá navrhnuté IADPSG [17]. Skríning GDM je jednostupňový, selektívny a dvojfázový. V prvej fáze, ktorá by mala byť realizovaná ihneď po diagnostikovaní gravidity, je skríning zameraný na zachytenie preexistujúceho diabetu [17]. Znamená to, že sú vyšetrené všetky symptomatické alebo asymptomatické tehotné s prítomnými rizikovými faktormi. V druhej fáze medzi 24.– 28. týždňom gravidity prebieha skríning celoplošne u všetkých tehotných žien. Vyšetrené sú tiež rizikové tehotné s negatívnym testom v 1. trimestri. Medzi 24.–28. týždňom je realizovaný 75 g oGTT, pričom sa stanovuje hodnota glykémie nalačno a glykémie v 120. minúte. Stanovenie glykémie v 60. minúte je fakultatívne a vo Vestníku nie je definované. Cut-off hodnoty pre potvrdenie diagnózy GDM sú FPG > 6,1 mmol/l alebo glykémia v 120. minúte oGTT > 7,8 mmo/l. U rizikových tehotných sa môže zvážiť ešte jedno vyšetrenie po 30. týždni gravidity v prípade predchádzajúcej negativity testu [18].
Metodika
Vyšetrovaný súbor tvorilo 1 414 tehotných žien, ktoré boli vyšetrené a porodili na gynekologicko-pôrodníckom oddelení LNsP MUDr. I. Stodolu v Liptovskom Mikuláši za obdobie 3 rokov (2016–2018). Podmienkou zaradenia do štúdie bolo absolvovanie kompletného skríningového programu GDM, jednoplodová gravidita a pôrod v termíne (37 + 0 až 41 + 6). K hlavným exkluzívnym kritériám patril pregestačný DM, diagnóza manifestný DM v akejkoľvek fáze skríningu (FPG > 7 mmol/l alebo glykémia v 120. minúte > 11,1 mmol/l) a nekompletný skríning.
Všetky tehotné, ktoré spĺňali vstupné kritériá, podstúpili dvojfázový skríning. Prvá fáza bola realizovaná v 1. trimestri (11 + 0 až 14 + 0) s výnimkou žien so známou poruchou metabolizmu glukózy už pred tehotenstvom. U týchto žien bola stanovená koncentrácia glukózy v plazme žilovej krvi nalačno za štandardných podmienok podľa WHO a pri dodržaní základných laboratórnych postupov na transport a spracovanie biologického materiálu podľa jednotného metodického postupu (ČSKB ČLS JEP, 2015). Za pozitívnu sme považovali opakovanú hodnotu glykémie nalačno (FPG – Fasting Plasma Glucose) > 5,1 mmol/l s odstupom minimálne 24 hodín [21].
V druhej fáze medzi 24.-28. týždňom gravidity (24 + 0 až 27 + 6) boli vyšetrené všetky tehotné, aj tie s pozitívnym výsledkom v prvej fáze skríningu. Metódou skríningu je 75 g 3-bodový oGTT test za štandardných podmienok [9]:
• Tehotná bola poučená, aby 3 dni pred testom dodržiavala svoje obvyklé stravovacie návyky (tzn. neobmedzovala príjem sacharidov) s minimálnym prísunom sacharidov 150 g/deň a deň pred testom vylúčila zvýšenú fyzickú aktivitu.
• V ranných hodinách po 8-hodinovom a dlhšom hladovaní (tehotná smie piť iba čistú vodu) vypila tehotná počas 3–5 minút 75 g glukózy rozpustenej v 300 ml vody.
• Žilová krv na analýzu bola odobraná nalačno, v 60. a v 120. minúte oGTT testu.
• Všetky odbery boli realizované zo žily (plazma žilovej krvi) a jednotlivé glykémie boli stanovené štandardnou metódou v laboratóriu Oddelenia klinickej biochémie v Liptovskej nemocnici s poliklinikou v Liptovskom Mikuláši. Odber bol realizovaný v sede do odberovej nádoby.
• Všetky lieky s antiinzulínovým efektom (napr. hydrokortizón, tyroxín, progesterón) boli užité až po dokončení testu.
Na vyhodnotenie a porovnanie výsledkov sme použili dva typy skríningových kritérií:
• podľa Vestníka MZ SR 2011 (WHO 1999) – pôvodné kritériá [18, 22]:
• FPG > 6,1 mmol/l
• glykémia v 120. minúte > 7,8 mmol/l
• podľa IADPSG 2010 (WHO 2013) – nové kritériá [19]:
• FPG >5,1 mmol/l glykémia v 60. minúte > 10 mmol/l
• glykémia v 120. minúte > 8,5 mmol/l
Demografické a klinické charakteristiky znakov s kontinuálnou variabilitou sa hodnotili parametrickým t-testom. Znaky s kategorickou binárnou variabilitou boli hodnotené neparametrickým χ2-testom. Za štatisticky významné boli považované rozdiely s p < 0,05.
Výsledky
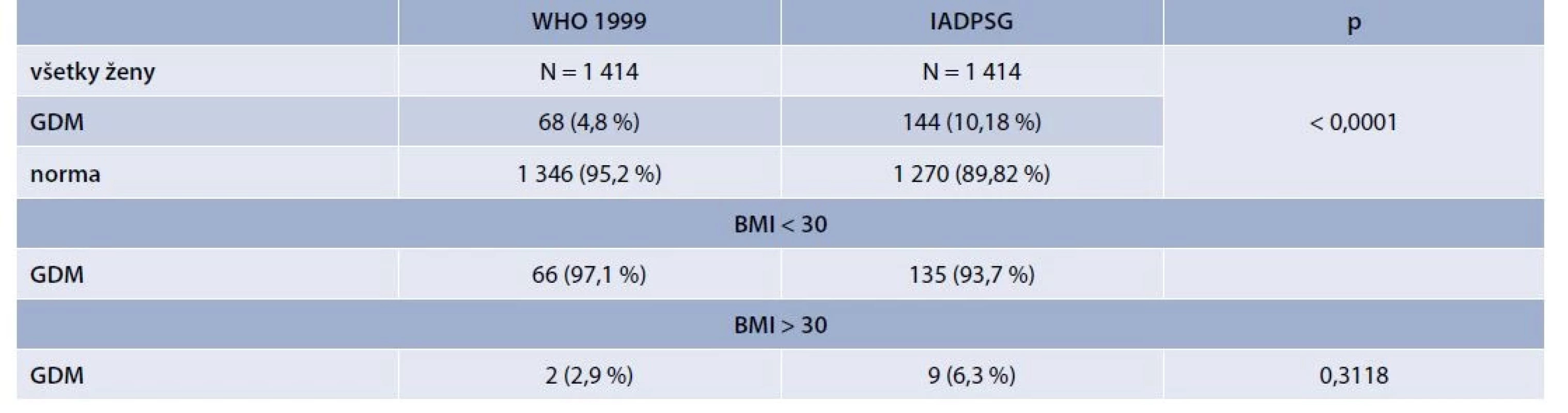
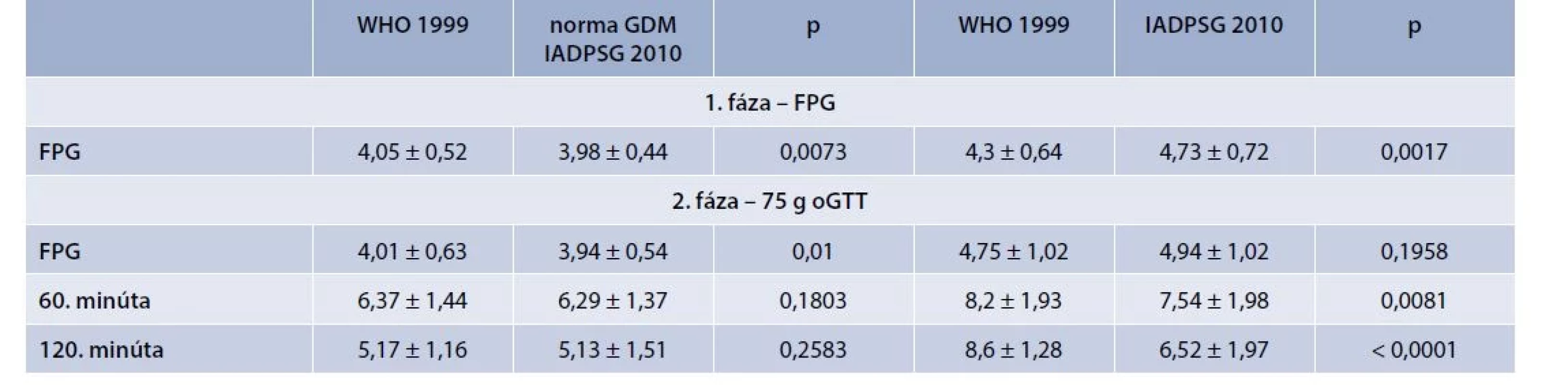
GDM bol v súbore 1 414 tehotných (demografické a klinické charakteristiky súboru sú uvedené v tab. 2) diagnostikovaný na základe pôvodných kritérií (t. j. vyšetrenie glykémie nalačno a v 120. minúte) u 4,8 % žien (N = 68). Všetky GDM pozitívne ženy boli diagnostikované oGTT testom medzi 24.–28. týždňom, pričom žiadna pozitivita nebola zachytená vyšetrením FPG v 1. trimestri. Až 97,1 % pozitívnych žien bolo diagnostikovaných stanovením glykémie v 120. minúte (graf 1). Po zahrnutí vyšetrenia v 60. minúte oGTT, ktoré je fakultatívne, bol GDM diagnostikovaný u ďalších 5,52 % žien (N = 78), t. j. celkovo u 10,32 % (N = 146) tehotných žien. Pri použití nových diagnostických kritérií bol v súbore diagnostikovaný GDM u 10,18 % (N = 144) vyšetrovaných žien. Teda záchyt bol signifikantne vyšší oproti pôvodným kritériám (p < 0,0001). V skupine žien s BMI > 30 bola incidencia GDM 2,9 % s použitím kritérií WHO 1999 a 6,3 % aplikáciou IADPSG kritérií, avšak tento rozdiel nevykazuje štatistickú významnosť (p = 0,31), tab. 3. Taktiež sa významne líši rozloženie záchytu GDM v jednotlivých fázach skríningu, pričom najvyšší počet pozitívnych tehotných je diagnostikovaný stanovením glykémie nalačno (v 1. trimestri až 47,2 % a medzi 24.–28. týždňom oGTT 40,3 % z celkového počtu pozitívnych žien). Stanovenie glykémie v 60. a 120. minúte identifikovalo len 15,7 % (N = 23) GDM pozitívnych žien (graf 1, tab. 4).
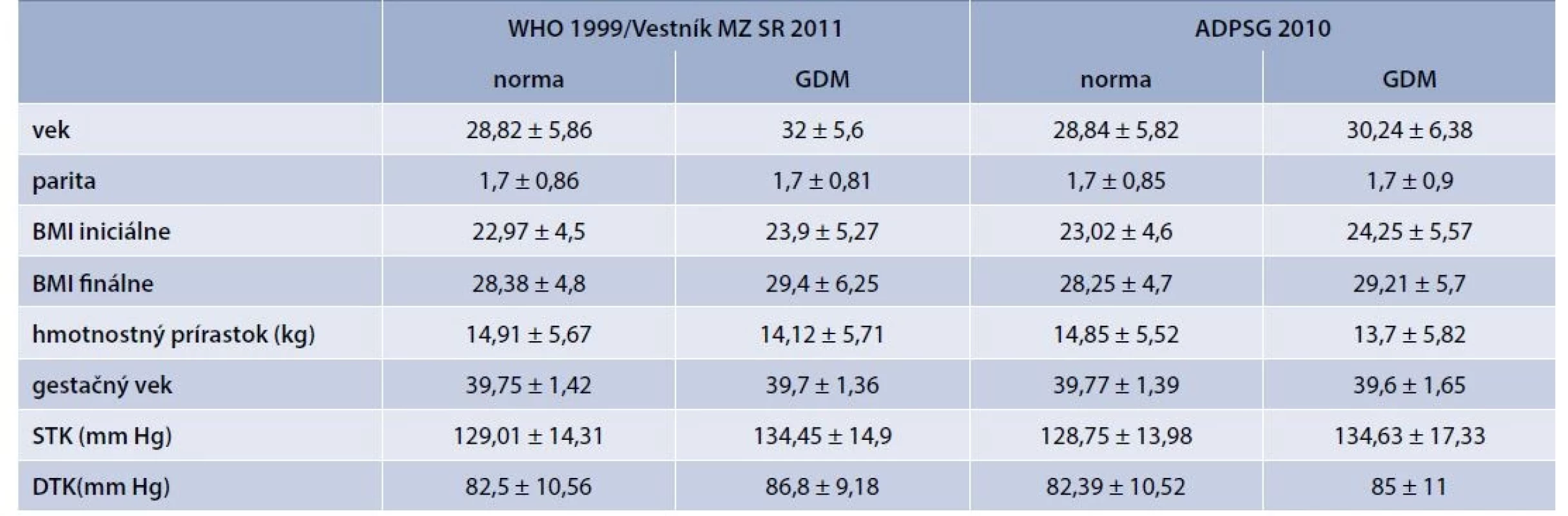
DTK – diastolický tlak krvi STK – systolický tlak krvi

Zo 144 žien identifikovaných podľa IADPSG iba 25 % bolo súčasne pozitívnych aj podľa WHO 1999. Naopak, zo 68 GDM pozitívnych podľa pôvodných kritérií je 52,9 % identifikovaných aj podľa IADPSG (graf 2).
Pri porovnaní výskytu komplikácií v súboroch sme zistili štatisticky signifikantný rozdiel medzi skupinami s použitím pôvodných a nových cut-off hodnôt v počte krvných transfúzií (14,7 % vs 6,9 %; p = 0,0411) a výskytu poranení rodičiek a plodov (11,7 % vs 6,94 %; p = 0,0155). Ostatné sledované javy sa v jednotlivých skupinách líšili nevýznamne (tab. 5).
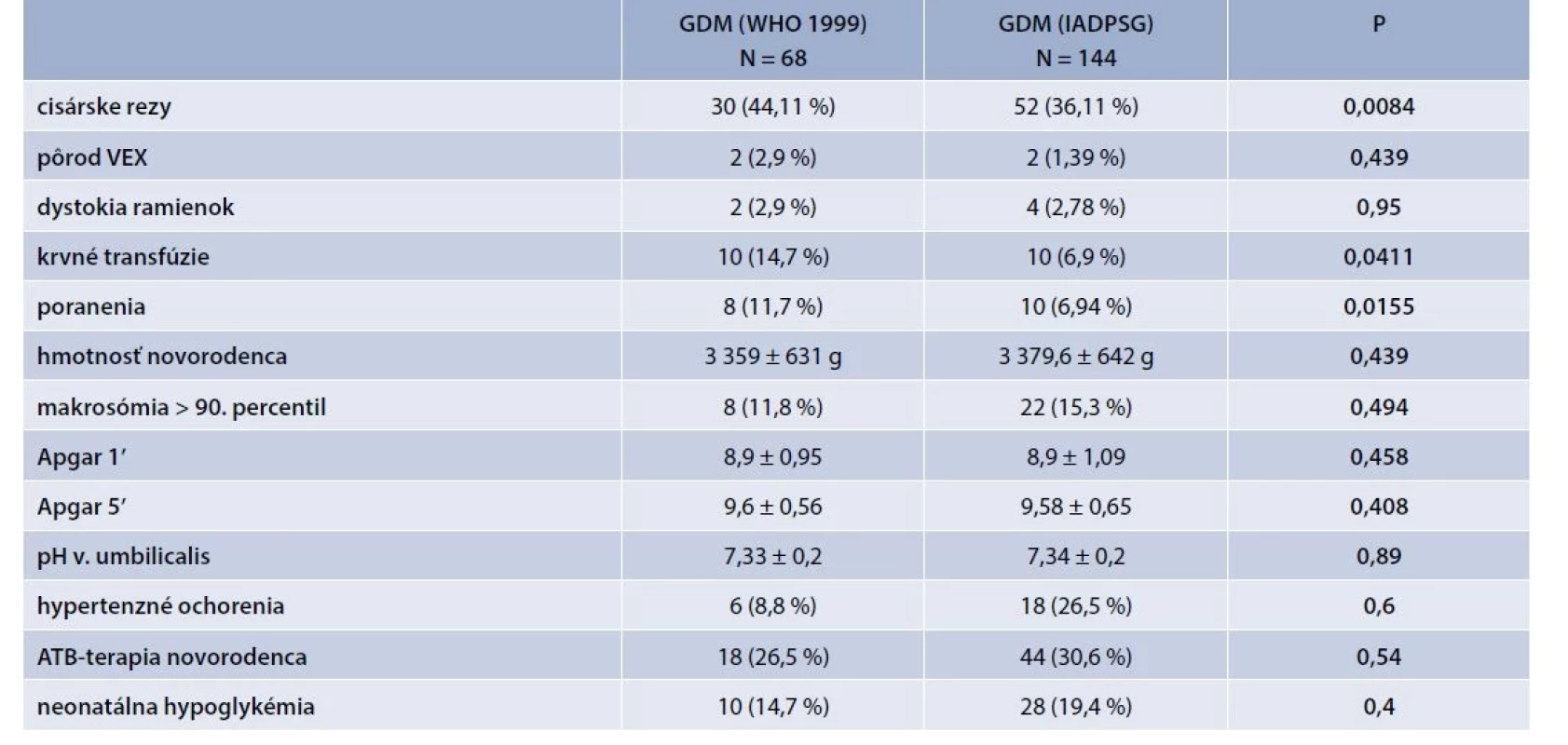
VEX – vakuumextraktor
Diskusia
Použitím nových diagnostických kritérií sme diagnostikovali signifikantne viac prípadov GDM ako pri použití pôvodných kritérií (4,8 % vs 10,18 % prípadov GDM; p < 0,0005). V porovnaní s incidenciou v štúdii HAPO (17,8 %) alebo v štúdii českých autorov (31,89 %) je výskyt v našom súbore výrazne nižší [2,19]. Niektoré štúdie však signifikantný rozdiel v incidencii nepotvrdili, napríklad z Indie, Írska, Kanady, Nového Zélandu alebo štúdia austrálskych autorov na súbore 10 296 žien (3,4 % vs 3,5%; p = 0,92) [5,6,15]. Významný rozdiel bol taktiež v priemerných hodnotách glykémie oGTT (HAPO vs náš súbor – nalačno 4,5 vs 4,05 mmol/l, v 60. minúte 7,4 vs 6,45 mmol/l a v 120. minúte 6,2 vs 5,32 mmol/l). Tento rozdiel mohol byť spôsobený jednak vyšším priemerným vekom žien (32,2 ± 4,4 v českom súbore, 29,9 ± 5,8 v štúdii HAPO vs 28,96 ± 5,74 v našom súbore), ale hlavne nižším iniciálnym BMI (27,1 ± 5,1 v štúdii HAPO vs 22,97 ± 4,5), pričom ide o známe rizikové faktory vzniku GDM.
Taktiež v našom súbore boli zahrnuté tehotné ženy, ktoré porodili výlučne v termíne pôrodu (37 + 0–41 + 6), pričom ostatné štúdie zahŕňali všetky tehotné bez rozdielu gestačného veku v čase pôrodu (napr. 27,8 ± 1,8 vs 39,74 ± 2,06) [2,19].
Rozloženie záchytu GDM v jednotlivých fázach skríningu sa nelíšilo od výsledkov štúdie HAPO a štúdie českých autorov. Pri aplikácii nových diagnostických kritérií sme schopní skoro polovicu GDM pozitívnych tehotných zachytiť v 1. trimestri oproti pôvodným kritériám skríningu, keď sú takmer všetky GDM pozitívne ženy identifikované na základe hodnoty glykémie v 120. minúte, napriek zahrnutiu aj nerizikovej populácie. Klinickým dopadom je tak aj možnosť skoršej terapeutickej intervencie u GDM pozitívnych tehotných žien a znižovanie rizika pridružených komplikácií. Taktiež vysoký záchyt (40,3 %) na základe glykémie nalačno umožňuje identifikáciu veľkej skupiny tehotných žien, ktoré nebudú odhalené na základe glykémie v 60., resp. 120. minúte oGTT. Pri porovnaní oboch skupín tehotných žien s GDM podľa pôvodných a nových kritérií sa ukazuje, že tieto sa prekrývajú iba čiastočne a veľká časť žien so zvýšeným rizikom tehotenských a perinatálnych komplikácií podľa WHO kritérií ostáva podľa IADPSG nediagnostikovaná (graf 2). Po zavedení nových medzinárodných kritérií pre skríning GDM môžeme teda očakávať zvýšenie počtu a odlišné spektrum diagnostikovaných žien s GDM, pričom väčšina bude diagnostikovaná už na základe glykémie nalačno.

V tomto ohľade je potrebné zdôrazniť, že aplikácia nových kritérií nepovedie k tomu, že k tehotným ženám s GDM, ktoré sme diagnostikovali podľa teraz platných kritérií, prostým súčtom pribudnú ďalšie ženy identifikované podľa nových kritérií. Spôsobené je to tým, že v nových kritériách došlo k zníženiu cut-off hodnoty pre glykémiu nalačno, zatiaľ čo cut-off hodnoty pre 60. a 120. minútu oGTT sú, naopak, v novom odporúčaní IADPSG vyššie.
Zo sledovaných materských a perinatálnych komplikácií v skupinách sme zistili štatisticky významný rozdiel iba v počte krvných transfúzií a poranení matky a plodu. Makrosómia plodu (> 90. percentil) bola síce zachytená vo väčšom percente pri aplikácii IADPSG kritérií (11,8 % vs 15,3 %; p = 0,494), avšak rozdiel nebol signifikantný. Podobné hodnoty sme dosiahli aj v ostatných sledovaných parametroch (tab. 5). Otázkou je, či zvýšenie počtu diagnostikovaných a liečených tehotných žien s GDM po prijatí nových kritérií bude vyvážené adekvátnym poklesom výskytu s GDM súvisiacich komplikácií.
V roku 2012 boli publikované dve americké štúdie, ktoré sa zaoberali finančnými nákladmi a rentabilitou prijatia nových IADPSG kritérií. Podľa prvej z nich je prijatie nových odporúčaní rentabilné, ak sú ženy s GDM ďalej sledované a pomocou intervenčných programov je dosiahnuté aj zníženie incidencie rozvoja DM2T v neskoršom veku [20]. Druhá štúdia dospela k záveru, že prijatie nových kritérií sa vyplatí najmä vtedy, ak bude liečebnou intervenciou možné dosiahnuť zníženie výskytu preeklampsie a frekvencie cisárskych rezov [12].
Záver
Na zlepšenie starostlivosti o tehotné s GDM a zlepšenie prognózy ich detí je nevyhnutnou podmienkou správna a včasná diagnostika a liečba tohto stavu. Incidencia GDM celosvetovo stúpa, z čoho vyplýva aj potreba vytvorenia univerzálneho skríningu GDM. Súčasné medzinárodné odporúčania IADPSG vzišli zo štúdie HAPO, ktorá objasnila negatívny dopad aj miernej hyperglykémie na tehotenské komplikácie. Problémom je, že platné odporúčania pre diagnostiku GDM v Slovenskej republike stále vychádzajú z kritérií používaných pre diagnostiku porúch glukózovej tolerancie vo všeobecnej populácii, a nezodpovedajú tak výsledkom recentných štúdií. Výsledky našej práce potvrdili signifikantné zvýšenie počtu a zmenu spektra diagnostikovaných žien. Naša štúdia ukázala, že v prípade akceptácie nových diagnostických kritérií pre GDM sa mení aj spektrum takto diagnostikovaných tehotných žien, ktorých veľká časť je odhalená na základe abnormálnej glykémie nalačno. Zásadnou ostáva tiež otázka, či zvýšenie počtu takto diagnostikovaných a následne intervenovaných žien bude vyvážené znížením výskytu príslušných tehotenských komplikácií.
doc. MUDr. Karol Dókuš, PhD.
www.fnspfdr.sk
Doručené do redakcie 1. 11. 2022
Prijaté po recenzii 13. 11. 2022
Sources
1. [American Diabetes Association]. Diagnosis and classification of diabetes mellitus. Diabetes Care 2017; 40(Suppl 1): S11-S24. Dostupné z DOI: <http://dx.doi.org/10.2337/dc17-S005>.
2. Anderlová K, Krejčí H, Haluzík M et al. Co obnáší přijetí nových mezinárodních doporučení pro screening a diagnózu gestačního diabetes mellitus? Forum Diab 2014; 3(2): 67–73.
3. Anderlová K, Krejčí H, Klusáčková P et al. Alarmující výskyt gestačního diabetes mellitus při použití stávajících i nových mezinárodních diagnostických kritérií. Čes Gynekol 2014; 79(3): 213–218.
4. Ben-Haroush A, Yogev Y, Hod M. Epidemiology of gestational diabetes mellitus and its association with type 2 diabetes. Diabet Med 2004; 21(2):103–113. Dostupné z DOI: <http://dx.doi.org/10.1046/j.1464–5491.2003.00985.x>-
5. Bhavadharini B, Mahalakshmi MM, Anjana RM et al. Prevalence of Gestational Diabetes Mellitus in urban and rural Tamil Nadu using IADPSG and WHO 1999 criteria (WINGS 6). Clin Diabetes Endocrinol 2016; 2: 8. Dostupné z DOI: <http://dx.doi.org/10.1186/s40842–016–0028–6>.
6. Brown MF, Wyckoff J. Application of One-Step IADPSG versus Two-Step Diagnostic Criteria for Gestational Diabetes in the Real World: Impact on Health Services, Clinical Care, and Outcomes. Curr Diab Rep 2017; 17(10): 85. Dostupné z DOI: <http://dx.doi.org/10.1007/s11892–017–0922-z>.
7. Cosson E, Carbillon L, Valensi P. High fasting plasma glucose during early pregnancy: a review about early gestational Diabetes Mellitus. J Diabetes Res 2017; 2017: 8921712. Dostupné z DOI: <http://dx.doi.org/10.1155/2017/8921712>.
8. Česká společnost klinické biochemie ČLS JEP. Diabetes mellitus – laboratorní diagnostika a sledování stavu pacientů. ČSKB: Praha 2015. Dostupné z WWW: <http://www.cskb.cz/res/file/doporuceni/DM/DM_dop_201601.pdf>.
9. Doporučený postup ČGPS ČLS JEP. Gestační diabetes mellitus – doporučený postup. Čes Gynekol 2015; 80(5): 386–388.
10. Krejčí H, Anderlová K. Proč stále váháme s přijetím nových mezinárodních kritérií pro diagnózu gestačního diabetes mellitus? Současný screening je nejednotný a neodpovídá medicíně založené na důkazech. Čes Gynekol 2014; 79(3): 206–212.
11. Krejčí H, Anderlová K, Andělová K. Proč bychom měli přijmout nová mezinárodní kritéria pro diagnózu gestačního diabetes mellitus? Actual Gyn 2014; 6: 95–99. Dostypné z WWW: <https://www.actualgyn.com/pdf/en_2014_151.pdf>.
12. Mission JF, Ohno MS, Cheng YV et al. Gestational diabetes screening with new IADPSG guidelines: a cost-effectiveness analysis. Am J Obstet Gynecol 2012; 207(4): 1–9. Dostupné z DOI: <http://dx.doi.org(10.1016/j.ajog.2012.06.048>.
13. Reinauer H, Home PD, Kanabasagapathy AS et al. Laboratory diagnosis and monitoring of diabetes mellitus. World Health Organization 2002; 9–15. Dostupné z WWW: <https://www.paho.org/hq/dmdocuments/2012/WHO-Laboratory-Diagnosis-Diabetes-2002.pdf>.
14. Rybka J. Diabetes mellitus – komplikace a přidružená onemocnení. Grada Publishing: Praha 2007. ISBN 978–80–247–1671–8.
15. Sibartie P, Quinlivan J. Implementation of the International Association of Diabetes and Pregnancy Study Groups Criteria: Not Always a Cause for Concern. J Pregnancy 2015; 2015: 754085. Dostupné z DOI: <http://dx.doi.org/10.1155/2015/754085>.
16. Slovenská diabetologická spoločnosť. Diagnosticko-terapeutické štandardy v diabetológii. 2012.
17. Vestník MZSR 2011, ročník 59, čiastka 49–60 zo dňa 16. 12. 2011. Odborné usmernenie Ministerstva zdravotníctva Slovenskej republiky na poskytovanie zdravotnej starostlivosti pacientom s diabetes mellitus č. 43, zo dňa: 16. 12. 2011, Číslo: 01255-OZS-2011.
18. Metzger BE, Lowe LP, Dyer AR et al. [HAPO Study Cooperative Research Group]. Hyperglycemie and adverse pregnancy outcomes. N Engl J Med 2008; 358(19): 1991–2002. Dostupné z DOI: <http://dx.doi.org/10.1056/NEJMoa0707943>.
19. Werner EF, Pettker CM, Zuckerwise L et al. Screening for gestational diabetes mellitus: Are the criteria proposed by the International Association of the Diabetes and Pregnancy Study Groups cost-effective? Diab Care 2012; 35(3): 529–535. Dostupné z DOI: <http://dx.doi.org/10.2337/dc11–1643>.
20. [World Health Organization]. Diagnostic Criteria and Classification of Hyperglycaemia First Detected in Pregnancy. 2013. Dostupné z WWW: <https://www.idf.org/webdata/docs/WHO_IDF_definition_diagnosis_of_diabetes.pdf>.
21. World Health Organization. Definition, diagnosis and classification of diabetes mellitus and its complications. Part 1: Diagnosis and classification of diabetes mellitus. Report of a WHO Consultation. World Health Organization: Geneva1999.
22. Yogev Y, Visser GH. Obesity, gestational diabetes and pregnancy outcome. Semin Fetal Neonat Med 2009; 14(2): 77–84. Dostupné z DOI: <http://dx.doi.org/10.1016/j.siny.2008.09.002>.
23. Zareba-Szczudlik J, Pykalo-Gawinska D, Gawinski C et al. New criteria for gestational diabetes mellitus – do they impact the outcome? Neuro Endocrinol Lett 2017; 38(6): 441–448.
Labels
Diabetology Endocrinology Internal medicineArticle was published in
Forum Diabetologicum

2022 Issue 3
Most read in this issue
- New criteria for the diagnosis of gestational diabetes mellitus and their consequences
- The status of SGLT2 inhibitors in the current EASD/ADA 2022 therapeutic recommendations for the treatment of type 2 diabetes mellitus and their use in practice: case reports and commentary
- New trends in current bariatric-metabolic surgery and their contribution to the treatment of (pre)diabetes
- Presence and near future of pharmacological treatment of obesity/diabesity
