Výber abstraktov zo sympózií s podporou farmaceutických spoločností
Vyšlo v časopise:
Forum Diab 2020; 9(3): 207-216
Kategorie:
Výběr ze sympózií s podporou farmaceutických společností
Sympózium podporené spoločnosťou Eli Lilly Slovakia s.r.o.
Revízia parametrov kompenzácie diabetu (Abstr. 01)
Emil Martinka, Národný endokrinologický a diabetologický ústav, Ľubochňa
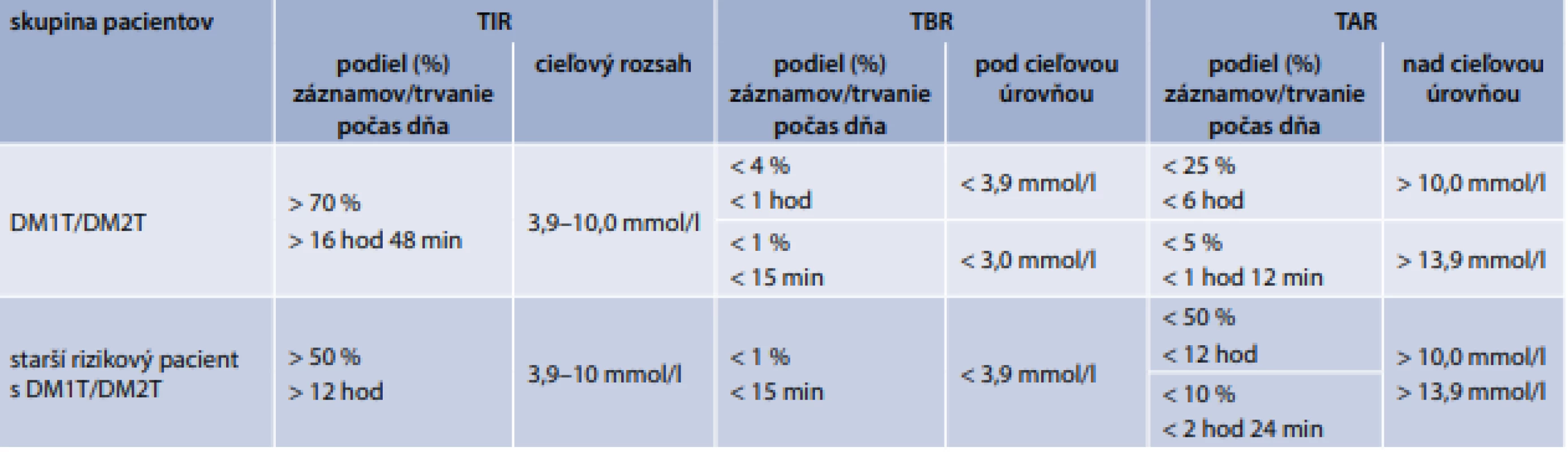
Kontinuálne monitorovanie glukózy (CGM) v porovnaní s HbA1c a bodovým meraním glykémie (glukomerom z prsta) poskytuje podstatne komplexnejšie informácie o kontrole glukózy a jeho využívanie stúpa. S cieľom štandardizácie interpretácie výsledkov CGM bol medzinárodným panelom expertov pre CGM vypracovaný konsenzus podporený ADA, AACE a ďalšími relevantnými organizáciami a publikovaný v časopise Diabetes Care 2019; 42 : 1593–1603 pod názvom Clinical targets for continuous glucose monitoring data interpretation: Reccomendation from the international consensus time in range (TIR). Hodnotené parametre boli zhrnuté do 10 bodov a patria medzi ne parametre efektivity merania (počet dní nosenia prístroja a reálneho využívania CGM, pričom podmienkou pre adekvátne hodnotenie je aspoň 70% využívanie počas 14 dní), priemerná koncentrácia glukózy (v interstíciu), variabilita koncentrácie glukózy a tzv. glucose management indicator alebo tiež odhadovaný HbA1c, ktorý je možné vypočítať podľa rovnice. Hlavnými ukazovateľmi sú TIR, ktorý vyjadruje podiel meraní, resp. čas, ktorý pacient strávil počas dňa s koncentráciou glukózy v cieľovom rozsahu 3,9–10,0 mmol/l, ďalej tzv. time above range (TAR), teda čas strávený nad cieľovým rozsahom, a to zvlášť > 10 mmol/l a zvlášť > 13,9 mmol/l, a tzv. time below range (TBR), teda čas strávený v hodnotách < 3,9, resp. < 3 mmol/l. Pre praktické vyhodnotenie sa používa tzv. ambulatory glucose profile report (AGP). Cieľové hodnoty sú individualizované podľa typu diabetu, veku pacienta, rizika, či je pacientka tehotná a pod. Podľa odporúčaní, u pacientov s diabetes mellitus 1. typu (DM1T) ako aj 2. typu (DM2T) by podiel glykémií v cieľovom rozsahu (TIR) 3,9–10,0 mmol/l mal predstavovať > 70 % meraní, čo vo vyjadrení času predstavuje > 16 hodín a 48 minút za deň. Naopak, v rozsahu < 3,9 mmol/l, resp. < 3,0 mmol/l (TBR) by mal byť podiel nižší ako 4 % meraní, teda < 1 hodina počas dňa, resp. < 1 % meraní, teda < 15 minút počas dňa. Rovnako sú stanovené limity aj pre TAR, teda nad cieľovým rozmedzím, kde podiel hodnôt > 10 mmol/l, resp. > 13,9 mmol/l by mal byť < 25 % meraní, teda < 6 hodín, resp. < 5 % meraní, teda < 1 hodinu 12 minút počas dňa (tab). TIR umožňuje komplexnejšie hodnotenie glykemickej kompenzácie ako aj jej cielenejšiu úpravu. Podľa viacerých štúdií, TIR koreluje s HbA1c, rizikom ťažkej hypoglykémie, ako aj rizikom komplikácií. TIR tiež umožňuje komplexnejšie porovnanie terapeutických stratégií. Pri porovnaní prandiálneho analógu lispro a ultrarýchlo účinkujúceho lispro (URLI) sa napríklad ukázalo, že URLI sa združoval s významne dlhším trvaním TIR!
Podporené spoločnosťou Eli Lilly s.r.o., Panenská 6, 811 03 Bratislava, tel.: +421 220663111 | PP-LD-SK-0317
Ultrarýchle lispro: potenciál a očakávania (Abstr. 02)
Dalibor Šošovec, Diabetologická ambulancia, Rožňava
Prezentácia (interpretácia) výsledkov štúdií s ultrarýchlym inzulínom lispro u pacientov s DM1T a s DM2T (PRONTO-T1D štúdia, PRONTO-T2D štúdia). Cieľom štúdie PRONTO-T1D je potvrdiť účinnosť a bezpečnosť ultrarýchleho inzulínu lispro (URLI) v porovnaní s inzulínom lispro u dospelých pacientov s diabetes mellitus typu 1. typu (DM1T). Ide o multicentrické, prospektívne, randomizované, dvojito zaslepené klinické skúšania porovnávajúce URLI s inzulínom lispro 100 j/ml a s odslepenou skupinou liečenou postprandiálnym URLI u dospelých pacientov DM1T súčasne liečených inzulínom glargín 100 j/ml alebo inzulínom degludek. Primárnym cieľom bola zmena vstupného glykovaného hemoglobínu (HbA1c) počas 26 týždňov (hranica noninferiority 0,4 %), s multiplicitne upravenými cieľmi pre exkurzie postprandiálnej glukózy (PPG). Výsledky: Oba preprandiálne aj postprandiálne podávané URLI demonštrovali noninferioritu voči inzulínu lispro pre zmenu vstupného HbA1c: pre preprandiálne URLI −0,08 % (95% CI 0,16; 0,00) a pre postprandiálne URLI +0,13 % (95% CI 0,04; 0,22), pričom výsledný HbA1c u postprandiáne podávaného URLI bol signifikantne vyšší oproti inzulínu lispro (P = 0,003). Preprandiálne podávaný URLI bol superiórny oproti inzulínu lispro v redukcii exkurzií postprandiálnych glykémií v prvej a druhej hodine: −1,55 mmol/l (95% CI −1,96; −1,14) v 1. hodine a −1,73 mmol/l (95% CI −2,28; −1,18) v 2. hodine (oba P < 0,001). Miera a výskyt závažných, dokumentovaných a postprandialnych hypoglykémií (< 3,0 mmol/l) bola podobná, avšak v ramene s preprandiálne podávaným URLI preukázal o 37 % nižší výskyt neskorých postprandiálnych hypoglykémií: po 4 hodinách po jedle (P = 0,013). Výsledky ukázali, že URLI podávaný prandiálne aj postprandiálne poskytoval dobrú glykemickú kontrolu s noninferioritou pre zmenu HbA1c oproti inzulínu lispro. Superiorita pre kontrolu postprandiálnych glykémií bola potvrdená len pri preprandiálne podávanom URLI. Cieľom štúdie PRONTO-T2D je potvrdiť účinnosť a bezpečnosť ultra rapid lispro (URLI) v porovnaní s inzulínom lispro u pacientov s DM2T na inzulínovom režime bazál-bolus. Ide o multicentrické, prospektívne, randomizované, dvojito zaslepené klinické skúšanie porovnávajúce URLI s inzulínom lispro 100 U/ml u dospelých pacientov s DM2T súčasne liečených inzulínom glargín 100 U/ml alebo degludek. Primárnym cieľom bola zmena vstupného HbA1c počas 26 týždňov (hranica noninferiority 0,4 %), s multiplicitne upravenými cieľmi pre exkurzie postprandiálnej glukózy (PPG). Výsledky: HbA1c sa zlepšil pri oboch URLi a lispro, a noninferiorita bola potvrdená: -0,06 % (95% CI -0,05; 0,16). Priemerná zmena HbA1c bola -0,38 % pre URLI a -0,43 % pre lispro. URLI bol superiórny k inzulínu lispro v redukciách postprandiálnych exkurzií v 1. a 2. hodine: 1. hod ETD, -0,66 mmol/l (95% CI -1,01; -0,30); 2. hod ETD, -0,96 mmol/l (-1,41; -0,52). Signifikantne nižšie exkurzie postprandiálnych glykémií boli evidentné od 0,5 do 4,0 hod po jedle pri liečbe URLI. Neboli zaznamenané signifikantné rozdiely pri liečbe vo výskyte závažných alebo dokumentovaných hypoglykémií (< 3,0 mmol/l). Záver: Pri porovnávaní URLI s lispro na inzulínovom režime bazál-bolus bola potvrdená noninferiorita pre zmenu HbA1c a superiorita oproti inzulínu lispro pre kontrolu postprandiálnych glykémií u pacientov s DM2T.
Podporené spoločnosťou Eli Lilly s.r.o., Panenská 6, 811 03 Bratislava, tel.: +421 220663111 | PP-LD-SK-0317
Výsledky štúdií vo svetle klinických skúseností (Abstr. 03)
Martina Merčiaková, Diabetologická ambulancia, Sabinov
Úvod: Optimálna glykemická kompenzácia je kľúčová pre prevenciu chronických komplikácií diabetu 2. typu (DM2T). V minulosti bol po zlyhaní režimových opatrení a liečby perorálnymi antidiabetikami jedinou možnosťou injekčnej intenzifikácie inzulín. V súčasnosti pribudla možnosť injekčnej intenzifikácie GLP1 RA. Dulaglutid je dlhodobo pôsobiaci GLP1 RA podávaný 1-krát týždenne. Jeho bezpečnosť a účinnosť vrátane renálnej protektivity preukázal klinický program AWARD a kardiovaskulárny benefit preukázala štúdia REWIND. Cieľ: Potvrdiť účinnosť a bezpečnosť dulaglutidu u pacientov, ktorí už vyžadujú injekčnú intenzifikáciu. Randomizovaná klinická štúdia AWARD‑2 porovnávala účinnosť a bezpečnosť dulaglutidu a inzulínu glargín u diabetikov 2. typu nedostatočne kontrolovaných metformínom a glimepiridom. Výsledky AWARD-2 preukázali, že dulaglutid 1,5 mg dosiahol výraznejšie zlepšenie HbA1c s menším výskytom hypoglykémií a poklesom hmotnosti. Dulaglutid mal podobný bezpečnostný profil ako skupina GLP1 RA. Klinické a ekonomické výsledky u „injection-naïve“ diabetkov 2. typu, u ktorých bola iniciovaná liečba dulaglutidom v porovnaní s bazálnym inzulínom, hodnotila RW štúdia DISPEL. Údaje boli získavané retrospektívne z elektronickej databázy. Po roku liečby dulaglutidom u pacientov s DM2T došlo ku klinicky významnému poklesu HbA1c v porovnaní s bazálnym inzulínom, a to aj u pacientov s vyšším vstupným HbA1c ako aj u starších pacientov. V závere prezentácie je uvedená kazuistika z vlastnej praxe autorky, v ktorej je dokumentovaný priaznivý efekt injekčnej intenzifikácie dulaglutidom u pacientky, ktorá už bola indikovaná na inzulín. Záver: Dulaglutid je účinnou, bezpečnou a komfortnou prvou injekčnou liečbou u diabetikov 2. typu ešte pred liečbou inzulínom.
Podporené spoločnosťou Eli Lilly s.r.o., Panenská 6, 811 03 Bratislava, tel.: +421 220663111 | PP-LD-SK-0317
Sympózium podporené spoločnosťou Merck Sharp & Dohme, s.r.o.
Adherencia – dôležitý faktor liečby diabetes mellitus 2. typu (Abstr. 04)
Peter Jackuliak, V. interná klinika LFUK a UN Bratislava
Úspech liečby chronických ochorení je významne podmienený správnou adherenciou. Nízka adherencia k liečbe diabetes mellitus (DM) vyúsťuje do zbytočného vzniku komplikácií, zhoršenia kvality života diabetikov a v neposlednom rade k rastu nákladov. Nedostatočná kontrola a neadekvátna liečba DM môže skrátiť očakávanú dĺžku života viac ako o 5–10 rokov. Štúdie potvrdzujú nonadherenciu k perorálnym antidiabetikám (PAD) v rozpätí 13–64 %, nonadherenciu k podávaniu inzulínu v rozpätí 19–46 %. Nonadherentní pacienti s DM sú aj častejšie hospitalizovaní zo všetkých indikácií a majú vyššiu mortalitu. V rámci diabetologickej praxi je vhodné maximalizovať adherenciu diabetikov. Môžeme to dosiahnuť viacerými mechanizmami: 1) Odporúčať adekvátnu liečbu a iba vtedy, keď je to nevyhnutné. 2) Vyberať lieky s nižším výskytom nežiaducich účinkov alebo tie, ktoré vyvolávajú menšie znepokojenie v dlhodobom používaní. 3) Predpisovať čo najmenšie množstvo liekov, uprednostňovanie fixných kombinácií. 4) Zjednodušiť dávkovací režim výberom lieku s predĺženým uvoľňovaním alebo lieku, ktorý sa dávkuje menejkrát denne. 5) Vybrať vhodnú liekovú formu. 6) Vytvoriť dôverný vzťah s pacientom tak, aby sa nebál lekára informovať, ak nemôže brať konkrétny liek, aby mu mohol lekár vybrať vhodnú alternatívu.
Komplexný management staršieho diabetika podľa najnovších odporúčaní (Abstr. 05)
Emil Martinka, Národný endokrinologický a diabetologický ústav, Ľubochňa
Starnutie a staroba sa okrem iných sprievodných javov združuje aj s kumuláciou chronických ochorení, zmenenou symptomatológiou, špecifickými požiadavkami na liečbu a tiež so sociálnym a ekonomickým vplyvom na pacienta. Podľa údajov NCZI, medzi rokmi 2009 až 2017 stúpol podiel pacientov s diabetes mellitus akéhokoľvek typu vo veku > 65 rokov z 35,5 % na 40,4 % a v skupine pacientov s diabetes mellitus 2. typu (DM2T) z 37,9% na 42,9%. Pacienti s DM2T vo veku > 65 rokov sú polymorbídnejší, s častejším výskytom najmä kardiovaskulárnych (KV) ochorení a majú zhoršené funkcie obličiek, čo zvyšuje celkové riziko a limituje možnosti liečby. Častejšie sú prítomné komplikácie diabetu a častejšie sú liečení viacerými farmakami s rizikom interakcií, kontraindikácií a nežiaducich účinkov a majú tiež zvýšené riziko hypoglykémie, dehydratácie, hypotenzie či inkontinencie. Ďalšími nepriaznivými faktormi je redukcia pohybu až imobilita, sarkopénia/sarkopenická obezita, závraty, riziko pádov, poruchy kognitívnych funkcií, zabúdanie, pasívny postoj k životu, sociálne a ekonomické faktory vrátane odkázanosti, osamelosti, izolácie, ako aj horšej adherencie k liečbe. Tieto faktory komplikujú manažment starších pacientov, vyžadujú špeciálne a individuálne opatrenia, vrátane individualizácie terapeutických cieľov. V terapeutickom manažmente zohráva dôležitú úlohu režim a diéta. Je potrebné pátrať po prejavoch podvýživy, a dbať na adekvátny príjem živín a energie, udržiavanie svalovej hmoty a fyzickej zdatnosti podporou pravidelnej fyzickej aktivity. Z hľadiska farmakologickej liečby DM by mali byť uprednostňované bezpečné a jednoduché postupy s minimálnym rizikom hypoglykémie, potvrdenou KV-, renálnou aj onkologickou bezpečnosťou, neutrálnym vplyvom na hmotnosť, dobrou znášanlivosťou, jednoduchým spôsobom podávania, možnosťou kombinovania s inými farmakami, možnosťou podávania aj u pacientov s ťažšími poruchami funkcie obličiek ako aj dostupnosťou pre pacienta na základe indikačných obmedzení. Metformín je prvou voľbou aj u staršieho pacienta. Liečba je limitovaná najmä redukciou renálnych funkcií, prítomnosťou srdcového zlyhávania, hepatálnej insuficiencie, dehydratáciou, respiračným zlyhávaním či inými stavmi spojenými s hypoxiou. Sulfonylurea nie je optimálnou voľbou u starších pacientov. Rizikom je najmä hypoglykémia. Inhibítory DPP4 sa považujú za vhodnú a bezpečnú voľbu. Sitagliptín a linagliptín majú potvrdenú KV-bezpečnosť a výhodou je tiež možnosť použitia aj u pacientov s ťažkými poruchami funkcie obličiek. Pozornosť je potrebné venovať anamnéze a vyššiemu riziku akútnej pankreatitídy. Farmaká zo skupiny inhibítorov SGLT2 kotransportu ako empagliflozín, kanagliflozín, dapagliflozín preukázali signifikantný KV-benefit a nefroprotektivitu. Veľmi cennou vlastnosťou týchto farmák je priaznivý účinok na srdcové zlyhávanie. U starších pacientov však môže byť ich využitie limitované výraznejším poklesom renálnych funkcií, rizikom dehydratácie, inkontinencie či opakovaných urogenitálnych infekcií. Pri receptorových agonistoch GLP1 (GLP1 RA) je benefitom najmä redukcia rizika cievnej mozgovej príhody. Naopak, rizikom môže byť vzostup frekvencie srdca. Nemali by sa preferovať u pacientov s úbytkom hmotnosti. S vekom stúpa používanie inzulínu ako dôsledok intolerancie či kontraindikácie iných spôsobov liečby. Potrebné je preferovať analógy inzulínu s nižším rizikom hypoglykémie. Pri intenzifikácii liečby bazálnym inzulínom sú výhodou prípravky fixnej kombinácie bazálneho inzulínu s GLP1 RA, ktoré je možné využiť aj pri odôvodnenej deintenzifikácii liečby inzulínom vo viacerých denných podaniach.
Sympózium podporené spoločnosťou Boehringer Ingelheim RCV GmbH & Co KG
Na začiatku bolo opäť jablko (Abstr. 06)
Zuzana Némethyová, Dia centrum plus, s.r.o., Bratislava
Cieľom prezentácie bolo spomínať na rok 2015, kedy bol v SR prvý krát predstavený SGLT2 inhibítor empagliflozín, rozobrať, čo sme v tom čase o tomto lieku vedeli a o čom sme diskutovali, prípadne čoho sme sa obávali. Inhibítory SGLT2 receptorov (iSGLT2) majú veľmi starú históriu. Florizín, látka na základe ktorej bol v r. 2004 syntetizovaný empagliflozín, bola izolovaná ešte v prvej polovici 19. storočia z kôry jablone (preto jablko). V druhej polovici 19. storočia sa dokázal glykozurický účinok florizínu. Na podklade týchto dát bol syntetizovaný empagliflozín a v roku 2014 aj registrovaný v EÚ ako liek pre liečbu DM2T. V máji roku 2015 bol empagliflozín uvedený na slovenský farmaceutický trh. Tento liek s novým unikátnym mechanizmom účinku, ktorý blokuje spätnú resorpciu glukózy v obličkách na úrovni proximálneho tubulu, teda dochádza ku glykozúrii, čo podmieňuje osmotickú diurézu. Vysoko pozitívne sme hodnotili jeho efekt nezávislý od inzulínu, a teda možnosť jeho použitia aj u pacientov s dlho trvajúcim DM2T. Vzhľadom k mechanizmu účinku má veľmi nízky výskyt hypoglykémií, čo je jeho ďalším prínosom. V tom čase sme sa obávali glykozúrie, ktorú sme dovtedy považovali za nežiadúcu. Veľa sme diskutovali o možných nežiaducich účinkoch súvisiacich s glykozúriou najmä v zmysle urogenitálnych infekcií. Taktiež sme zvažovali aj možné nežiaduce účinky spôsobené osmotickou diurézou, teda že sa do moču budú strhávať niektoré pre organizmus potrebné minerály. Dáta z predregistračných štúdií, v ktorých bolo liečených empagliflozínom takmer 3 000 pacientov v rôznych terapeutických krokoch (monoterapia, kombinácia s metformínom, pioglitazónom, sulfonylureou a metformínom, inzulínom) ukázali nielen významný, ale najmä rýchly efekt na znižovanie GHb o 0,7 až 3,7 % (DCCT) v oboch terapeutických dávkach 10 aj 25 mg empagliflozínu, a to bez rizika hypoglykémií. Pri liečbe 25 mg 1-krát denne dosiahlo približne o 20 % viac pacientov cieľové hodnoty GHb. Tieto štúdie ukázali aj priaznivý vplyv na ďalšie rizikové faktory: pokles telesnej hmotnosti o 2,5 až 4,8 kg, pritom dochádza k zmenšeniu masy nielen podkožného, ale aj k zníženiu objemu metabolicky aktívneho viscerálneho tuku. Ukázali aj pokles systolického tlaku krvi asi o 4 mm Hg, a to bez rizika hypotenzie, ako aj pokles urikémie o približne 30 μmol/l. Jablko poznania sme vtedy len nahrýzli, novšie klinické štúdie rozšírili naše poznanie a ukázali jeho komplexnosť účinku.
Ako sa zmenil svet? 5 rokov od výsledkov štúdie EMPA-REG OUTCOME (Abstr. 07)
Emil Martinka, Národný endokrinologický a diabetologický ústav, Ľubochňa
Štúdia EMPA-REG OUTCOME bola prelomová štúdia, ktorá ako prvá preukázala signifikantný kardiovaskulárny (KV) benefit inhibítora SGLT2 kotransportu empagliflozínu (EMPA), ktorý spočíval najmä v redukcii rizika KV-úmrtí a potreby hospitalizácií pre srdcové zlyhávanie (hSZ), pričom efekt na hSZ sa uplatňoval sa už od 17. dňa liečby, a to bez ohľadu na to, či pacient mal alebo nemal už predtým známe SZ. Výsledky boli mimoriadne hodnotné, nakoľko SZ pri DM2T je závažné nielen výskytom a zlou prognózou, ale aj faktom, že mnohé antidiabetiká majú negatívny efekt na SZ alebo sú pri SZ kontraindikované. Liečba EMPA viedla aj k signifikantnej redukcii rizika novej ako aj progresie jestvujúcej chronickej choroby obličiek (CKD). Výsledky boli v oboch prípadoch dosiahnuté v teréne vyťaženej bežnej kardio/nefroprotektívnej liečby. EMPRISE bola „real world evidence“ (RWE) štúdia na spektre pacientov, ktorí bežne navštevujú ambulancie. KV-ochorenie (KVO) malo 25 % a SZ 5,4 %. Štúdia mala dve kohorty. V jednej porovnávala sledované parametre medzi pacientmi, u ktorých bola v sledovanom období začatá liečba EMPA vs inhibítormi DPP4i (v ktorej dominoval sitagliptín) a v druhej kohorte porovnávala výsledky liečby EMPA vs agonistami GLP1 receptorov (GLP1 RA). Pre zrovnanie súborov bola použitá metóda „propensity score matching“ s použitím viac ako 140 premenných v pomere 1 : 1. Štúdia doposiaľ ukázala, že v súlade s výsledkami RCT sa u pacientov liečených EMPA zistila signifikantne nižšia miera mortality ako aj hSZ pri porovnateľnom riziku aterosklerotických (ATS) príhod, pričom efekt bol konzistentný a nelíšil sa medzi pacientmi s predtým prítomným vs neprítomným KVO. Obdobné výsledky sa zistili aj u starších pacientov. Podobne, pri porovnaní pacientov liečených EMPA vs GLP1 RA bola signifikantne nižšia miera incidencie hSZ, pri rovnakom výskyte ATS príhod. Liečba EMPA sa spájala aj s nižšou mierou hospitalizácií z akýchkoľvek príčin, s nižšou potrebou návštev urgentného príjmu a s kratším trvaním hospitalizácie – čo prináša ekonomický benefit. Výsledky randomizovej kontrolovanej štúdie (RCT) a RWE štúdií s EMPA, ako aj výsledky ďalších RCT s inými iSGLT2 s rôznou mierou KV-rizika viedli následne k promptnej úprave referenčných terapeutických odporúčaní EASD/ADA, ktoré zdôraznili, že pri výbere farmakoterapie je okrem úpravy glykémie potrebné brať do úvahy aj morbiditno-mortalitný efekt príslušných farmák, a vychádzajúc z EBM dôrazne odporučili preferenciu iSGLT2, a to tak u pacientov s prítomným ATS KVO, ako aj u pacientov bez neho ale s vysokým KV-rizikom, a tiež u pacientov s prejavmi SZ alebo CKD, s cieľom redukcie KV - aj celkovej mortality, redukcie hSZ a redukcie progresie CKD, so zdôraznením, že rozhodovanie nemá byť podmieňované len hodnotou HbA1c, ale aj ako kardio - a nefroprotekívna liečba. V súhrne možno konštatovať, že po 5 rokoch od štúdie EMPA-REG OUTCOME sa EMPA ukázal nielen ako efektívne a bezpečné antidiabetikum, ktorého účinok je komplexný a nezávislý od sekrécie inzulínu ani citlivosti tkanív na inzulín, ale tiež ako farmakum s výrazným kardio - a nefroprotektívnym účinkom uplatňujúcim sa už v primárnej prevencii KVO. EMPA sa spolu s inými iSGLT2 stal dôrazne preferovaným výberom liečby DM2T už od najskorších štádií liečby DM2T s prítomným KVO alebo CKD, ako aj vysokým KV-rizikom. Preferencia vychádza z medicíny dôkazov, a to jednak z RCT štúdií, ako aj z analýz RWE štúdií, ktoré tieto výsledky potvrdili v praxi. V posledných mesiacoch boli prezentované aj pozoruhodné výsledky ďalších štúdií s EMPA a ďalšími iSGLT2, ktoré boli dizajnované priamo, s primárnym cieľom SZ alebo CKD u DM2T, ale aj bez neho. Tie, ktoré už boli ukončené, preukázali priaznivé terapeutické účinky na SZ aj CKD, a to tak u DM2T ako aj bez diabetu, čo otvára priestor k ich zakomponovaniu do terapeutických schém týchto ochorení, čo bude ďalší zásadný krok úprav paradigiem liečby.
Pozeráme sa na pacienta, nielen na ochorenie (Abstr. 08)
Peter Galajda, I. interná klinika JLF UK a UNM, Martin
Pred viac ako 10 rokmi memento štúdie ACCORD, potvrdzujúcej zvýšenie kardiovaskulárneho (KV) rizika pri príliš intenzívnej antidiabetickej liečbe, viedlo k požiadavke klinických štúdií zameraných na sledovanie KV-bezpečnosti. Pred 5 rokmi prišiel neočakávaný výsledok štúdie EMPA-REG OUTCOME, že empagliflozín ako inhibítor SGLT2 (iSGLT2) je nielen KV-bezpečný, ale má aj významné kardioprotektívne účinky u pacientov s vysokým KV-rizikom. Tento skupinový benefit gliflozínov, vplývajúci najmä na zníženie rizika srdcového zlyhávania, sa v súčasnosti rozšíril aj na dôkaz ich nefroprotektívneho účinku. Zmenu paradigmy od glukocentrického pohľadu pri indikácii antidiabetickej liečby k posúdeniu KV - a renálneho benefitu sa stalo súčasťou medzinárodných diabetologických štandardov. Gliflozíny sú preferovanou skupinou u pacientov so srdcovým zlyhávaním a chronickou obličkovou chorobou. Pôvodné očakávania radili gliflozíny medzi prídavnú možnosť kombinovanej antidiabetickej liečby na zlepšenie glykemickej kontroly. Dôkazy kardio - a nefroprotektivity ich posunuli k úvahám o liekoch prvej voľby v indikovaných prípadoch, napr. u diabetikov so srdcovým zlyhávaním. Na liečbu gliflozínmi by sme mali myslieť z dôvodu, že redukujú veľké KV-príhody, KV-mortalitu, hospitalizácie pre srdcové zlyhávanie ako jediné z antidiabetík, ako aj znižujú progresiu chronickej obličkovej choroby. Podľa štúdie EMPA-REG OUTCOME empagliflozín významne znižuje nielen glykemické parametre a telesnú hmotnosť, ale redukuje KV-mortalitu o 38 %, celkovú mortalitu o 32 %, hospitalizácie pre srdcové zlyhávanie o 35 % a spomaľuje progresiu nefropatie o 39 %. V tabletkách gliflozínov máme tak akýsi „all in one“ efekt, zahŕňajúci antidiabetický, kardioprotektívny a nefroprotektívny účinok. Ideálne antidiabetikum by malo významne znižovať nielen glykemické parametre, mať nízke riziko hypoglykémie a redukovať telesnú hmotnosť, ale nové požiadavky vyzývajú k zachraňovaniu životov – zníženiu mortality. Diabetici s KV-ochorením liečení empagliflozínom môžu žiť až o 5 rokov dlhšie ako pacienti liečení štandardnou liečbou. V praxi to znamená 25 zachránených životov na každých 1 000 pacientov liečených empagliflozínom. Keby sme to prepočítali na pacientov liečených na všetkých diabetologických ambulanciách na Slovensku, znamenalo by to možnú prevenciu približne 5 200 úmrtí počas 5 rokov. Reálne sa však v predchádzajúcom 5-ročnom období zabránilo 1 680 úmrtiam. Podľa medzinárodných odporúčaní je liečba gliflozínmi indikovaná u pacientov s DM2T s KV-chorobou, srdcovým zlyhávaním, chronickou obličkovou chorobou, vysokým, alebo veľmi vysokým KV-rizikom, nadhmotnosťou, obezitou a/alebo zvýšeným rizikom hypoglykémie. Na Slovensku nás indikačné obmedzenia zatiaľ limitujú hladinou glykovaného hemoglobínu HbA1c ≥ 7 % podľa DCCT a nedostatočnou kompenzáciou na kombinovanej liečbe metformínom s derivátmi sulfonylurey, alebo inzulínom. Keď si položíme otázku, či je na prvom mieste v manažmente diabetika glykémia, srdce, alebo obličky, musíme skonštatovať, že výsledky kardiovaskulárnych štúdií iniciovali posun v paradigme liečby od zamerania sa hlavne na zníženie glukózy k priradeniu podobnej dôležitosti kardioprotektívnemu a nefroprotektívnemu účinku podávanej liečby.
Sympózium podporené spoločnosťou sanofi-aventis Slovakia s.r.o.
Síla důkazů nebo hrušky s jablky? Co se skrývá v detailech CVOT studií s GLP1 RA? (Abstr. 09)
Markéta Kubíčková, III. interní gerontometabolická klinika LF UK a FN, Hradec Králové
V současně době patří výsledky CVOT (cardiovascular outcome trials) studií s GLP1 RA (spolu s iSGLT2) k diskutovaným tématům mezi diabetology a přitahují pozornost i jiných odborností, zejména kardiologů. Každá z molekul GLP1 RA uvedených na trh má svá vlastní data a soupeří o naši pozornost ve snaze se odlišit a být vnímána jako nejlepší. Jsou však mezi nimi z pohledu redukce kardiovaskulárního (KV) rizika rozdíly? Nebo jsou všechny v podstatě stejné a benefit je spojen se skupinovým mechanizmem účinku? Přednáška je zaměřena na porovnání některých faktů spojených s designem a provedením jednotlivých studií s cílem zjistit, zda odchylky mezi nimi mohou mít vliv na výsledky z pohledu ovlivnění KV-rizika.
Zařazovací kritéria studií CVOT u GLP1 RA se liší, ať už díky různým požadavkům na úvodní hladinu HbA1c, předchozí přítomností KV-onemocnění či rizikových faktorů a souběžným užíváním jiné antidiabetické medikace. Uplatňují se ale i další rozdíly, jejichž přítomnost vede k problémům při snaze o porovnání statistické síly a výsledků jednotlivých studií. I přes tyto rozdíly je ale konzistence důkazů KV-bezpečnosti u GLP1 RA v rámci studií i reálné praxe pozoruhodná.
Kardioprotektivní účinek všech GLP1 RA, bez ohledu na typ a trvání účinku, byl prokázán v řadě mechanistických studií s využitím zvířecích i lidských modelů. Ke společným charakteristickým rysům třídy GLP1 RA konzistentně patří zlepšení řady KV-rizikových faktorů, jako je krevní tlak, hmotnost, renální funkce, profil lipidů a zánětlivé markery. Řada z mechanizmů, jejichž prostřednictvím vykazují léky ze skupiny GLP1 RA KV-přínos, zůstává dosud neznámá. Vzhledem k efektivní kontrole glykemie bez zvýšeného rizika hypoglykemie a váhového přírůstku, nad rámec zlepšení KV-rizikových faktorů, je ovšem hypotéza o působení GLP1 RA proti ateroskleróze věrohodnější a tyto přípravky se jeví jako velmi slibné, pokud jde o snížení zátěže KVO u pacientů s DM2T.
Abstrakt prednášky, ktorá odznela 20.11.2020 v rámci Predvianočného diabetologického kongresu s medzinárodnou účasťou, organizovaného Slovenskou diabetologickou asociáciou, na sympóziu spoločnosti sanofi.
Fixná kombinácia: krása jednoduchosti, výhoda účinnosti (Abstr. 10)
Emil Martinka, Národný endokrinologický a diabetologický ústav, Ľubochňa
Aj keď je liečba bazálnym inzulínom (BI) efektívny spôsob kontroly glykémie po zlyhaní perorálnych andiabetík, jej možnosti majú svoj limit a vrcholia pri dosiahnutí dávky 0,5–0,6 U/kg telesnej hmotnosti za deň a ďalšie zvyšovanie dávky BI už obvykle nevedie k efektívnej úprave, nakoľko dominanciu preberajú postprandiálne glykémie. Liečbu sa preto odporúča intenzifikovať, a to buď pridaním prandiálnych bolusov inzulínu alebo pridaním agonistu GLP1-receptorov (GLP1 RA). V súčasnosti je pre viacero výhod preferovaným spôsobom pridanie GLP1 RA. Kombinovaná liečba BI a GLP1 RA má oproti intenzifikácii pridaním prandiálnych bolusov inzulínu viacero fyziologických ako aj praktických výhod. Praktickou klinickou výhodou je menej injekčných podaní, nižšia frekvencia selfmonitoringu, voľnejší čas aplikácie, menej striktné prepočítavanie SJ a časového režimu jedál, menej nárokov na plánovanie a intenzitu pohybu, nižšie riziko opomenutia a omylov, ale najmä nižšie riziko hypoglykémie, prírastku na hmotnosti, lepšia adherencia k liečbe a lepšia kvalita života. Výhodou sú najmä fixné kombinácie BI + GLP1 RA, ktoré sa podávajú 1-krát denne, ako je napríklad kombinácia inzulínu glargín a lixisenatidu, v skratke IGlarLixi. V prospech intenzifikácie predošlej liečby BI prechodom na IGlarLixi poukazujú výsledky štúdií ako je Lixilan-L, Lixilan-G, nepriame porovnanie ramien z dvoch štúdií a síce Lixilan-L, z ktorej kde bolo použité rameno s intenzifikáciou prechodom na IGlarLixi a štúdia GetGoal-2 (čo bola štúdia, v ktorej bol predtým preukázaný benefit voľného pridania lixisenatidu k BI v porovnaní s prandiálnym inzulínom), z ktorej bolo pre toto porovnanie použité rameno s pridaním 1 alebo 3 bolusov prandiálneho inzulínu a Bayesian network meta-analýza, ktorá ukázala, že iGlarLixi bol pri redukcii HbA1c o 0,5 % bodu lepší v porovnaní s bifázickým inzulínom, o 0,68 % lepší v porovnaní s bazál-plus režimom a bol tiež lepší oproti ďalšej intenzifikácii BI. Rozdiel nebol signifikantný pri porovnaní iGlarLixi vs BI s pridaním 3 prandiálnych bolusov. V súlade s SPC a aktuálnym indikačným obmedzením je na Slovensku možné využiť dva kľúčové postupy, a to ako intenzifikáciu predošlej liečby BI ako aj deintenzifikáciu z predošlej liečby viacerými dennými podaniami inzulínu, či už v režime bazál + prandiálne bolusy (IIT) alebo v režime s bifázickým inzulínom. IGlarLixi je v oboch prípadoch výhodnejší, najmä ak sa jedná o staršieho, osamele žijúceho pacienta, pre ktorého je IIT náročné, pacienta s limitovanou adherenciou, ktorému robí problém podávanie inzulínu, častejší selfmonitoring, pacient s obavou z hypoglykémie či prírastku telesnej hmotnosti. Naopak, komplexná liečba inzulínom je potrebná u pacientov so zníženou vlastnou produkciou inzulínu či prejavmi katabolizmu. Za optimálny čas podania IGlarLixi sa považuje ráno, pred raňajkami, a to aj z toho dôvodu, že postprandiálna glykémia po raňajkách je u väčšiny pacientov obvykle najvyššia. Čo sa týka osudu ostatných PAD (okrem metformínu), ich podávanie by sa podľa SPC IGlarLixi malo byť ukončené s výnimkou iSGLT2, ktorý je možné vhodné ponechať, resp. pridať. Čo sa týka deintenzifikácie, stáva sa tento postup veľmi obľúbený a podrobnejšie sa mu venujeme v samostatnom článku tohto čísla Forum diabetologicum. V súhrne je možné konštatovať, že fixnú kombináciu IGlarLixi je možné považovať za optimálnu voľbu pri intenzifikácii nedostatočnej liečby BI ako aj zdôvodnenej deintenzifikácii IIT: Poskytuje porovnateľný alebo lepší efekt na glykemickú kontrolu než pri intenzifikácii prandiálnym inzulínom v 1–3 podaniach a s liečbou sa spája signifikantne nižšie riziko hypoglykémie. Liečba je pre pacienta jednoduchšia a akceptovanejšia liečba. Charakteristickou výhodou IGlarLixi je akcentovaný efekt na postprandiálnu glykémiu po raňajkách (obede).
Abstrakt prednášky, ktorá odznela 20.11.2020 v rámci Predvianočného diabetologického kongresu s medzinárodnou účasťou, organizovaného Slovenskou diabetologickou asociáciou, na sympóziu spoločnosti sanofi.
Mladí majú zelenú, alebo benefity 2. generácie bazálnych inzulínov (Abstr. 11)
Martin Javorský, IV. interná klinika LF UP a UNLP, Košice
Objav inzulínu pred 100 rokmi umožnil zachrániť mnoho životov a zmierniť diabetické komplikácie mnohých pacientov. Hypoglykémia je hlavnou a najviac obávanou komplikáciou inzulínovej liečby. Výsledkom vývoja dlhoúčinkujúceho inzulínu, ktorý by dosiahol čo najviac fyziologickú substitúciu bazálnej sekrécie inzulínu, boli postupne inzulín NPH, 1. generácia bazálnych inzulínových analógov (glargín 100 U/ml, detemir) a 2. generácia bazálnych inzulínových analógov (glargín 300 U/ml, degludek). Inzulíny 2. generácie bazálnych analógov dosiahli výhodnejšie farmakokinetické parametre v porovnaní s prvou generáciou bazálnych inzulínových analógov (nižšia variabilita, predĺžený účinok s možnosťou aplikácie 1-krát denne). Štúdie z klinického vývoja inzulínu glargín 300 U/ml (EDITION) ako aj inzulínu degludek (BEGIN) poukázali na nižší výskyt hypoglykémie pri liečbe 2. generáciou bazálnych inzulínových analógov v porovnaní s inzulínom glargín 100 U/ml v rôznych skupinách pacientov (diabetes mellitus 1. a 2. typu, režim bazál-bolus, režim bazál + perorálne antidiabetiká). Glykemická účinnosť a bezpečnosť inzulínu glargín 300 U/ml a inzulínu degludek je porovnateľná podľa výsledkov randomizovaných klinických štúdií (BRIGHT, CONCLUDE) ako aj štúdií z klinickej praxe (program DELIVER). Zaujímavým a potenciálne dôležitým detailom je pozorovanie nižšieho výskytu závažných/potvrdených hypoglykémií počas titračnej fázy pri liečbe inzulínom glargín 300 U/ml v porovnaní s inzulínom degludek u pacientov s DM2T v štúdii BRIGHT. Post-hoc analýza štúdie BRIGHT tiež ukázala, že v podskupine pacientov s redukovanou obličkovou funkciou (eGFR < 60 ml/min/1,73 m2) dosiahli pacienti liečení inzulínom glargín 300 U/ml signifikantne väčší pokles glykovaného hemoglobínu v porovnaní s inzulínom degludek pri porovnateľnom výskyte hypoglykémií v oboch skupinách. Bazálne inzulínové analógy 2. generácie predstavujú pokrok najmä vďaka vylepšenej farmakokinetike a nižšiemu riziku hypoglykémií.
Abstrakt prednášky, ktorá odznela 20.11.2020 v rámci Predvianočného diabetologického kongresu s medzinárodnou účasťou, organizovaného Slovenskou diabetologickou asociáciou, na sympóziu spoločnosti sanofi.
Prednášky podporené edukačným grantom spoločnosti Abbott Laboratories Slovakia s.r.o.
Obezita, rezistencia na inzulín a metabolický syndróm: možnosti ich ovplyvnenia (Abstr. 12)
Emil Martinka, Národný endokrinologický a diabetologický ústav, Ľubochňa
Diabetes mellitus 2. typu (DM2T) je komplexné metabolické ochorenie označované aj za kardiometabolické ale aj zápalové ochorenie, nakoľko chronický subklinický zápal je jednou z jeho charakteristických čŕt, rovnako ako aj inzulínovej rezistencie (IR), viscerálnej obezity, metabolického syndrómu, hypertenzie a dyslipidémie, NAFLD (nealkoholová tuková choroba pečene), aterosklerózy, ochorení obličiek, neurodegeneratívnych autoimunitných ochorení a ďalších. Chronický subklinický zápal (SCI) na rozdiel od bežného zápalu je pretrvávajúcou maladaptívnou a škodlivou zápalovou reakciou s nižšou produkciou zápalových mediátorov, ale systémového charakteru. Artériová hypertenzia, dyslipidémia a DM2T sa tak javia v prenesenom zmysle ako rôzne huby vyrastajúce zo spoločného podhubia, ktorým je chronický subklinický zápal spriahnutý s viscerálnou obezitou a endokrinnou dysfunkcoiu tukového tkaniva, inzulínovou rezistenciou, oxidačným stresom a ďalšími patogénnymi mechanizmami. V súvislosti s metabolickým syndrómom (MS) a DM2T sa hlavná pozornosť pri indukcii SCI venuje tradične viscerálnemu tukovému tkanivu, ktoré je nielen zásobárňou tuku, ale významným metabolickým, endokrinným a imunitým orgánom, pozostávajúcim z rôznych buniek vrátane imunitných buniek, akými sú rezidentné makrofágy. Zmeny vo funkciách adipocytov sú spojené s prírastkom hmotnosti. Expanzia adipocytov hypertrofiou vytvára oblasti hypoxie až smrti buniek, čo vedie k zvýšenej produkcii tzv. DAMPS (danger-associated molecular patterns) čo sú molekuly, zvané tiež alarmíny, ktoré iniciujú a zároveň udržujú neinfekčnú zápalovú odpoveď sekréciou prozápalových cytokínov (IL1â, IL6, TNFalfa) , adipokínov – modulátorov zápalu, ako adiponektín, rezistín, leptín, a chemokínov (MCP1 – monocyte chemoatractant protein) produkovaných preadipocytmi, hypertrofickými adipocytmi a rezidentnými makrofágmi, stromálnymi bunkami, fibroblastmi. To následne vyvoláva recruitment ďalších imunitných buniek vrátane neutrofilov, B - a T-lymfocytov, redukciu regulačných a vzostupu zápalových T-buniek, dendritických buniek, či NK-buniek, čo amplifikuje zápal, ktorý sa stáva prolongovaným a systémovým. Tento stav sa označuje aj ako „metaflammation“, teda SCI navodený a rozohraný bunkami v reakcii na nadbytok živín a energie. Aktivované makrofágy infiltrujú okrem tukového tkaniva aj pankreatické ostrovčeky, pečeň, kostrové svalstvo, v ktorom stimulujú produkciu zápalových cytokínov. Tie indukujú inzulínovú rezistenciu (IR) interferenciou s inzulínovou signalizáciou v periférnych tkanivách cez aktiváciu c-jun N-terminal kinase (JNK) a dráhy NFκB. V ostrovčekoch prozápalové cytokíny inhibujú aj glukózou stimulovanú sekréciu inzulínu a proliferáciu B-buniek, čo vedie k poruchám sekrécie inzulínu a navodeniu apoptózy B-buniek ktoré vedú k DM2T. TNFá indukuje IR adipocytov, ktorá zvyšuje lipolýzu s následným pretekaním tukov do netukových orgánov (pankreas, pečeň, sval) a poškodením ich funkcií. Viscerálna obezita tak akceleruje starnutie a zvyšuje riziko kardiometabolických ochorení ako DM2T, metabolický syndróm, ale aj onkologických, neurodegeneratívnych a autoimunitných ochorení. Riziková diéta sa podľa viacerých autorov považuje za hlavné riziko úmrtia. Potrava je jednou z hlavných príčin SCI, a to buď priamym prozápalovým účinkom určitých potravín, zvýšením sekrécie zápalových mediátorov v tukovom tkanive alebo zmenami črevnej mikrobióty. Je potrebné spomenúť, že za posledných 40 rokov sa výrazne zmenilo zloženie potravy a stravovacie návyky, ktoré menia črevnú flóru (mikrobiótu) a jej funkcie: málo zeleniny, ovocia, vlákniny, mikronutrientov, vitamínov, obzvlášť vitamínu D, nedostatok omega-3 nenasýtených mastných kyselín (MK), a naopak, veľa rafinovaných sacharidov, alkoholu, vysokospracovaných potravín, polotovarov, balených a konzervovaných potravín, tepelne spracovaných potravín, vysoký príjem jednoduchých sacharidov, transnenasýtených MK a kuchynskej soli. Štúdie u ľudí ukázali, že krátko po príjme potravy bohatej na tuky a cukry dochádza v priebehu hodín k prudkému vzostupu prozápalových molekúl. Avšak, zatiaľ čo nasýtené MK majú prozápalový efekt, polynenasýtené MK, ako sú omega-3, majú protizápalový efekt. Podľa jednej francúzskej štúdie sa nárast v príjme vysokospracovaných potravín o 10 % spájal s rizikom mortality vyšším o 14 %. SCI môžu indukovať aj potravou prijímané glykačné a lipoxidačné produkty, ktoré sa tvoria počas spracovania potravín, najmú pri vysokých teplotách a ktoré na SCI pôsobia prostredníctvom aktivácie zápalovej dráhy NFêB. Potraviny s vysokým obsahom cukrov, čo sú bežné ingredienty vysokospracovaných potravín (napr. fruktózový sirup), vedú k oxidačnému stresu, ktorý aktivuje zápal. Transnenasýtené MK, kuchynská soľ (indukujú M1, teda zápalový fenotyp makrofágov, a redukciou Lactobacillus črevnej mikrobioty, môžu znižovať integritu črevnej steny, čím sa vysvetľuje spojitosť s SCI. Omega-3 sú prekurzormi resolvínov, maresínov a protektínov zahrnutých na rezolúcii zápalu, modulujú expresiu génov zahrnutých v metabolizme a zápale. Podľa viacerých RCT potláčajú SCI a ich nedostatok tak zvyšuje náchylnosť na SCI. Črevná mikrobiota je významným hráčom v získavaní a uskladňovaní energie, podieľa sa na rôznych metabolických funkciách – transformácia žlčových kyselín, cholínu, dostupnosť vitamínov, aminokyselín a pod. Jednou z jej najdôležitejších funkcií je produkcia mastných kyselín s krátkym reťazcom (SFCA) – acetát, propionát a butyrát, a fermentácia nestrávených komplexných sacharidov (škrob, materiál bunečných stien rastlín a pod). SCFA sú dôležitým modulátorom zdravia čriev, imunitných funkcií, produkcie črevných hormónov. Proprionát a acetát spúšťajú sekréciu peptidu YY a GLP1 z enteroendokrinných buniek. Butyrát je dôležitým zdrojom energie pre epitelové bunky čreva, propionát je zdrojom pre glukoneogenézu. SCFA ovplyvňuje črevnú motilitu, permeabilitu a aktiváciu toll-like receptorov, zvyšujú lipogenézu, inhibujú oxidáciu MK, stimulujú expresiu GLUT1 a spúšťajú absorpciu monosacharidov. Predpokladá sa, že produkty črevného mikrobiómu môžu interagovať s imunitným systémom jednak priamo prostredníctvom mikrobiálnych produktov, ako je napr. LPS (lipopolysacharid), v dôsledku zvýšenej črevnej permeability, ktoré aktivujú zápal prostredníctvom toll-like receptorov (receptorov rozpoznávajúcich určité „vzorce“) využívajúc TNFalfa, čo vedie k indukcii zápalových cytokínov. Znížená tvorba SCFA, ktoré zohrávajú priaznivú úlohu tým, že redukujú zápal tak, že podporujú regulačné zápalové T-bunky a znižujú prozápalovú produkciu cytokínov a chemokínov je ďalším mechanizmom v pozadí SCI. Spomenúť treba aj zvýšené hladiny zonulínu, ktorý produkujú črevné bunky (proteín zvyšujúci črevnú permeabilitu), zvýšené hladiny boli zistené v sére obéznych detí aj dospelých, pacientov s DM2T, NAFLD, kardiovaskulárnych ochorení (KVO), polycystickými ováriami, AIO, či onkologickými ochoreniami. Najčastejšie spúšťače dysbiózy s zvýšenej črevenej permeability sú antibiotíká, NSAID, H2-blokátory, strava, či nedostatočná mikrobiálna expozícia. Sval a fyzická aktivita. Sval je dôležitý metabolický orgán, ktorý okrem toho, že napomáha pri metabolizme glukózy, má aj endokrinnú funkciu a najmä počas kontrakcie produkuje viaceré imunomodulačne a antiinflamačne pôsobiace myokíny. Nedostatok fyzickej aktivity vedie k anabolickej rezistencii a prozápalovému stavu, IR, dyslipidémii, sarkopénii, ktorá je problémom obzvlášť u starších pacientov. Pripisuje sa hormonálnym zmenám a zmenám v molekulárnych mediátoroch vplývajúcich na štruktúru svalových vlákien, a združuje sa aj so zvýšenými hladinami markerov zápalu IL1beta, IL6, TNFalfa. Už desať dní bez pohybu môže mať za následok stratu svalovej hmoty o 10 %. V jednej metaanalýze z EÚ/USA na viac ako 1,6 milióna účastníkov sa prechod od fyzickej neaktivity k dosiahnutiu odporúčaných 150 minút aeróbnej aktivity so strednou intenzitou týždenne združoval s nižším rizikom úmrtia na KVO o 23 %, incidencie KVO o 17 % a výskytu DM2T o 26 % počas priemerného obdobia sledovania 12,8 rokov. Sarkopénia, sarkopenická obezita sa združuje so zvýšenými markermi zápalu IL1beta, IL6, TNFalfa, čo sa spája so starnutím, fyzickou inaktivitou, hormonálnymi faktormi (pokles anabolických hormónov, vitamínu D), ale aj nutričnými faktormi a liečbou niektorým farmakami (diuretiká, betablokátory, kortikoidy). Sarkopénia sa združuje aj s horšou metabolickou kontrolou. Podvýživa a jej dôsledky u pacientov s diabetes mellitus. Diabetes mellitus sa združuje s viacerými komplikáciami, ktoré potencujú katabolický stav (ochorenie obličiek, viscerálna polyneuropatia alebo ochorenia ciev). Ako už bolo uvedené, diabetes tiež indukuje sarkopéniu a tá zhoršuje IR a metabolizmus glukózy. Jedným z významných rizík malnutrície diabetika je aj zvýšené riziko rozvoja syndrómu diabetickej nohy, jej infekčných komplikácií a vyššieho rizika amputácií. Zvýšené je tiež riziko tvorby preležanín, infekcií, spomaleného hojenia rán či katétrové infekcie (u pacientov, ktorí majú zavedený katéter). Podľa literárnych údajov malnutrícia predlžuje hospitalizáciu, zhoršuje prognózu septických komplikácií, postoperačných komplikácií, zvyšuje riziko nemocničnej mortality. Naopak, nutričná podpora prispieva k redukcii incidencie infekcií a skráteniu hospitalizácií u akútne chorých pacientov. Nutričné produkty pre diabetikov. Riešením nutričných nedostatkov u pacientov s diabetes mellitus môže byť náhrada časti jedla nutričnými produktmi vhodnými pre diabetika, ktoré poskytujú všetky potrebné zložky potravy vrátane vitamínov a stopových prvkov vo vyváženom pomere. Výhodou týchto produktov je aj nižší glykemický index (v porovnaní s bežnou potravou), čím prispievajú aj ku kontrole postprandiálnej glykémie. K dispozícii sú v súčasnej dobe dva druhy nutričných prípravkov pre diabetikov, a to tzv. terapeutické, ktoré napomáhajú pri kontrole glykémií, obzvlášť postprandiálnych glykémií u pacientov s normálnou výživou, a tzv. roborujúce, ktoré sú vhodné u pacientov s malnutríciou, resp. sarkopéniou, ktoré napomáhajú pri riešení a optimalizácii nutričného stavu pacientov s ohľadom na stav svalovej hmoty a jej podporu. Obe skupiny sú hradené zo zdravotného poistenia, pri splnení indikačných požiadaviek na predpis lekára. U pacienta s diabetes mellitus s malnutríciou sa odporúča preferovať roborujúce nutričné prípravky pre diabetikov. Výhodou je nízky glykemický index s lepšou kontrolou postprandiálnych glykémií pri zvýšenej dodávke energie (150 kcal/100 ml) formou tukov a bielkovín. V rámci sacharidov sa využíva kombinácia Fibersol, Sucromalt a izomaltulóza, pretože sú trávené pozdĺž celého tenkého čreva, čo napomáha ich postupnému uvoľňovaniu a pomalej absorpcii glukózy. Vysoký podiel MUFA, nízke množstvom SFA a obsah omega-3 mastných kyselín v pomere n-6 : n-3 = 2,8 : 1 má významný vplyv nielen na úpravu glykemických a lipidových profilov, ale aj priaznivý vplyv na kardiovaskulárny systém. Výživa je nutrične komplexná, vyvážená a obsahuje aj solubilnú vlákninu a fruktooligosacharidy pre zabezpečenie správnej činnosti čriev. Medzi ostatné významné negatívne vplyvy a induktory SCI patria kvalita a dostatok spánku (porušené biorytmy, diurnálne rytmy), psychický stres (porucha glukokortikoidnej „down-regulácie“ zápalovej aktivity v dôsledku zníženej senzitivity pre dlhodobo zvýšené hladiny glukokortikoidov), expozícia umelému osvetleniu (modré svetlo, v atypickom čase, poruchy diurnálnych rytmov, čo podporuje zápal a sním spojené riziko viacerých so zápalom združených ochorení), nočné smeny (zvýšené riziko MS, DM2T, KVO a onkologických ochorení), detská obezita (združuje sa so zmenami v tukovom tkanive a metabolickou dysfunkciou a vyšším rizikom SCI). V súhrne je potrebné zdôrazniť potrebu komplexného pohľadu na pacienta, a teda nezameriavať sa iba na potláčanie jednotlivých rizikových faktorov farmakologickou liečbou, ale aj výrazný vplyv rizikového režimu a diéty. Z hľadiska významnej úlohy SCI je antiinflamačný efekt farmák pri výbere účinnej látky nepochybne jednou z výhod (metformín, DPP4i – sitagliptín, GLP1 RA – liraglutid, dulaglutid, semaglutid). Dôležité je však zamerať sa nielen na farmakoterapiu, ale aj správnu životosprávu, ako sú odporúčania ohľadom správneho stravovania, zloženia potravy, nevhodných potravín, fyzickej aktivity, redukcie telesnej hmotnosti a starostlivosti o zdravú črevnú flóru (mikrobiótu) a jej možné poruchy, dostatok spánku, prevencia stresu a pod.
Prednáška podporená spoločnosťou Abbott Laboratories Slovakia, s.r.o., SK-N/A-2000024.
Výživa ako intervencia pri prediabete a metabolickom syndróme (Abstr. 13)
Silvia Dókušová, Národný endokrinologický a diabetologický ústav, Ľubochňa
Úvod: Prediabetes ako súčasť metabolického syndrómu zvyšuje riziko vzniku diabetes mellitus 2. typu (DM2T) a kardiovaskulárnych ochorení (KVO). V súvislosti s rastom počtu diabetikov, ktorí majú nadváhu alebo sú obézni, hovoríme dnes o tzv. diabezite. V Európe sa u 50 % ľudí s nadváhou alebo obezitou vyvinie DM2T. V celosvetovom meradle asi 20–25% dospelej populácie podľa odhadov trpí metabolickým syndrómom, má asi 3-násobne vyšší predpoklad srdcovej alebo cievnej mozgovej príhody a 5-násobné riziko vzniku DM2T. Cieľ práce a metodika: Ide o prehľadovú prácu o v súčasnosti využívaných spôsoboch a prístupoch k výžive ako účinnej forme prevencie a liečby prediabetu a DM2T. Výsledky: V odporúčacom konsenze Americkej diabetologickej asociácie (ADA) z roku 2019 je v manažmente prediabetu a DM2T kladený dôraz na tzv. medicínsku nutričnú liečbu (MNT), ktorej vplyv na pokles HbA1c je porovnateľný s medikamentóznou liečbou. Zmeny životného štýlu môžu predchádzať progresii prediabetu do DM2T, resp. spomaliť jeho nástup. Úprava stravovania býva zameraná na zníženie príjmu tukov a kalórií. Odporúčané je vyhýbať sa nasýteným tukom, ktoré by mali pokrývať < 10 % z celkových kalórií, čo predstavuje asi príjem 20 g nasýtených tukov denne (pri diéte s energetickým príjmom 2 000 kalórií/deň). Na základe stanovísk diabetologických spoločností dnes nepoznáme jediný konkrétny spôsob stravovania, ktorý by bolo možné považovať v prevencii diabetu za najvhodnejší. Poznáme však stravovacie návyky, ktoré v tomto smere majú zrejmý prínos. K takým patria napríklad stredomorská/mediteránska strava, DASH diéta, vegetariánska (vegánska) strava, tzv. nordic healthy diéta, strava s nízkym obsahom tukov a kalórií a zníženie celkového príjmu sacharidov. Vegetariánska (vegánska) strava obsahuje dostatočné množstvo všetkých potrebných živín a je prospešná v prevencii a liečbe viacerých ochorení. Je vhodná vo všetkých obdobiach života, vrátane tehotenstva a dojčenia, v dojčeneckom a detskom veku, počas dospievania a je vhodná aj pre športovcov. V roku 2012 bola Českou diabetologickou spoločnosťou prijatá ako alternatíva ku konvenčnej diabetickej diéte. DASH diéta slúži na prevenciu a kontrolu hypertenzie, pričom má aj ďalšie metabolické výhody. Znižuje tiež riziko vzniku niektorých druhov rakoviny, mozgovej cievnej príhody, zlyhania srdca, nefrolitiázy a DM2T. Jej základom je príjem ovocia, zeleniny, nízkotučného mlieka, rýb, hydiny, fazule a orechov. Základom nordic healthy diéty je konzumácia rýb, lesného ovocia a zimnej zeleniny. Nevyužíva olivový, ale tzv. kanolový olej a kvalitné celozrnné výrobky. Z rýb sú pri nej konzumované hlavne tučné ryby (losos, pstruh) a z mliečnych produktov najmä nízkotučné (vajcia, mliečne výrobky). Natural Food Interaction (NFI) je typom diéty založenej na chemickej interakcii jednotlivých zložiek potravy rastlinného pôvodu, najmä strukovín, orechov, semien, ovocia a zeleniny. K úspešným stratégiám redukcie a udržiavania hmotnosti patrí aj náhrada jedného alebo dvoch jedál, prípadne vedľajších jedál náhradou stravy vo forme diabetes špecifického nutričného prípravku. Hlavným cieľom rôznych intervencií do spôsobu života pri prediabete a metabolickom syndróme je redukcia hmotnosti. Záver: Stravovací režim a zmena životného štýlu majú výrazný, no často opomínaný vplyv na prevenciu a kompenzáciu DM2T. Ich individualizácia ostáva plne v réžii pacienta.
Prednáška podporená spoločnosťou Abbott Laboratories Slovakia, s.r.o., SK-N/A-2000024.
Štítky
Diabetologie Endokrinologie Interní lékařstvíČlánek vyšel v časopise
Forum Diabetologicum

-
Všechny články tohoto čísla
- Prof. MUDr. Peter Galajda, CSc., šesťdesiatročný
- Prof. MUDr. Andrej Dukát, CSc., FRCP, FESC, sedemdesiatročný
- Prevencia hypoglykémie u pacientov liečených inzulínom
- Hypoglykémia u diabetických pacientov vo vyššom veku
- Moderné technológie v manažmente diabetes mellitus
- Fixná kombinácia inzulínu glargín 100 U/ml a lixisenatidu (IGlarLixi) – výhodný spôsob intenzifikácie liečby bazálnym inzulínom a deintenzifikácia liečby viacerými dennými podaniami inzulínu
- Na forme záleží – výhody metformínu s postupným uvoľňovaním
- Diabetes exokrinného pankreasu
- Rastlinné hypoglykemiká
- Novšie štúdie a analýzy výsledkov liečby empagliflozínom
- Výsledky štúdie EMPEROR-Reduced: efekt empagliflozínu na srdcové zlyhávanie u pacientov so zníženou ejekčnou frakciou
- Výber abstraktov zo sympózií s podporou farmaceutických spoločností
- Forum Diabetologicum
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle
- Moderné technológie v manažmente diabetes mellitus
- Diabetes exokrinného pankreasu
- Na forme záleží – výhody metformínu s postupným uvoľňovaním
- Prof. MUDr. Andrej Dukát, CSc., FRCP, FESC, sedemdesiatročný
