Liečba anti-VEGF u diabetika 1. typu: kazuistika
Anti-VEGF treatment of diabetic 1. type: case report
Objective:
To describe the clinical course of treatment with ranibizumab in young diabetic patient metabolically decompensated with diabetic macular edema (DME) and extensive neovascularization of the disc (NVD).
Case report:
23 years old diabetic patient suffering from type 1 diabetes was sent to our department for retinal laser treatment. 10 years has been treated as type 1 diabetic patient, but was still poorly metabolically compensated. The patient was sent from catchment area in March 2012. From March 2012 to June 2012 was treated with intensive panretinal photocoagulation (PRP) in both eyes. In July 2012 we observed significant NVD development, especially on the left. We decided to initiate therapy with anti-VEGF in left eye. Inspite of the 10.3 % glycated hemoglobin (HbA1c) at that time, requested therapy was approved by health insurance, especially because of the young age of the patient. Later ranibizumab was administered to the right eye. The patient had prior to initiation of therapy with anti-VEGF the best corrected visual acuity (BCVA) on the right 20/80, 54 letters, on the left 20/100, 52 letters. After the first three doses of ranibizumab to the left eye BCVA increased to 20/32, 76 letters. On the right after three doses of ranibizumab BCVA increased to 20/32, 73 letters. We observed significant regression of NVD and DEM in both eyes. We applied ranibizumab to the patient right eye 5 times and to the left eye 6 times until september 2013. Throughout course of therapy was HbA1c more than 8.5 %, reflecting poor metabolic control. In september 2013 the right BCVA was 20/40, 68 letters and left BCVA 20/40, 70 points.
Key words:
anti-VEGF – diabetes mellitus type 1 – diabetic macular edema – optic disc neovascularization – ranibizumab
:
Lívia Javorská; Mária Michalková; Alena Kučerová
:
Očné oddelenie JZS, Nemocnica Poprad a. s., primárka MUDr. Mária Michalková
:
Forum Diab 2013; 2(3): 185-188
:
Main Theme: Case Report
Cieľ:
Popísať klinický priebeh liečby mladého diabetika ranibizumabom, metabolicky dekompenzovaného, s diabetickým edémom makuly (DEM) a rozsiahlymi neovaskularizáciami terča zrakového nervu (NVD).
Kazuistika:
23-ročný diabetik trpiaci ochorením diabetes mellitus 1. typu (DM1T) bol odoslaný na naše pracovisko na laserové ošetrenie sietnice. Pre DM1T bol liečený 10 rokov, stále však bol zle metabolicky kompenzovaný. Pacient bol odoslaný zo spádovej ambulancie v marci 2012. Od marca 2012 do júna 2012 bol liečený intenzívnou panretinálnou fotokoaguláciou (PRP) na oboch očiach. V júli 2012 sme pozorovali vývoj výrazných NVD, hlavne vľavo. Rozhodli sme sa pre zahájenie anti-VEGF-terapie ľavého oka. Glykovaný hemoglobín (HbA1c) v tom čase bol 10,3 %, aj napriek tomu však žiadaná terapia nebola zo strany zdravotnej poisťovne schválená, hlavne pre nízky vek pacienta. Neskôr bol podávaný ranibizumab aj do pravého oka. Pacient mal pred zahájením anti-VEGF-terapie najlepšie korigovanú zrakovú ostrosť (NKZO) vpravo 20/80, 54 písmen, vľavo 20/100, 52 písmen. Po prvých 3 dávkach ranibizumabu do ľavého oka NKZO vzrástla na 20/32, 76 písmen. Vpravo po 3 dávkach ranibizumabu vzrástla NKZO na 20/32, 73 písmen. Na oboch očiach sme pozorovali hlavne výrazný ústup NVD a pokles DEM. Pacient mal do septembra 2013 aplikovaný ranibizumab 5-krát do pravého oka a 6-krát do ľavého oka. Počas celej terapie bol HbA1c nad 8,5 %, čo bolo odrazom zlej metabolickej kompenzácie. V septembri 2013 bola vpravo NKZO 20/40, 68 písmen a vľavo NKZO 20/40, 70 písmen.
Kľúčové slová:
anti-VEGF – diabetes mellitus 1. typu – diabetický edém makuly – neovaskularizacie terča zrakového nervu – ranibizumab
Úvod
Diabetická retinopatia predstavuje najčastejšiu príčinu slepoty a slabozrakosti u obyvateľstva produktívneho veku v hospodársky rozvinutých krajinách. Špecificky najčastejšou príčinou poklesu najlepšie korigovanej zrakovej ostrosti (NKZO) je diabetický edém makuly (DEM). Vývoj DEM závisí od celého radu faktorov, avšak jednu z najdôležitejších úloh v patogenéze poruchy hemato-retinálnej bariéry zohrávajú cievne endoteliálne rastové faktory (VEGF-faktory). Revolúciou v liečbe niektorých chorioretinálnych patologických stavov predstavovalo zavedenie anti-VEGF-faktorov do štandardnej terapie.
Od októbra 2011 bol na Slovensku do indikačných kritérií podávania ranibizumabu zaradený aj diabetický edém makuly. Tým sa výrazne zlepšila perspektíva pacientov s diabetom a diabetickou retinopatiou (DR) na zlepšenie kvality života. Nie raritne sa však stretávame s mladými diabetikmi trpiacimi ochorením diabetes mellitus 1. typu (DM1T), u ktorých je často metabolický stav dekompenzovaný. U tejto rizikovej skupiny diabetikov dochádza k vývoju tzv. floridnej DR s neovaskularizáciami terča zrakového nervu (NVD). Tento nález predstavuje výrazne horšiu prognózu pre pacienta, ako len samotný nález DEM. Podávanie anti-VEGF-faktorov u týchto pacientov predstavuje, podľa nášho názoru, výrazný benefit pre zlepšenie kvality života a zachovanie použiteľnej NKZO.
Kazuistika
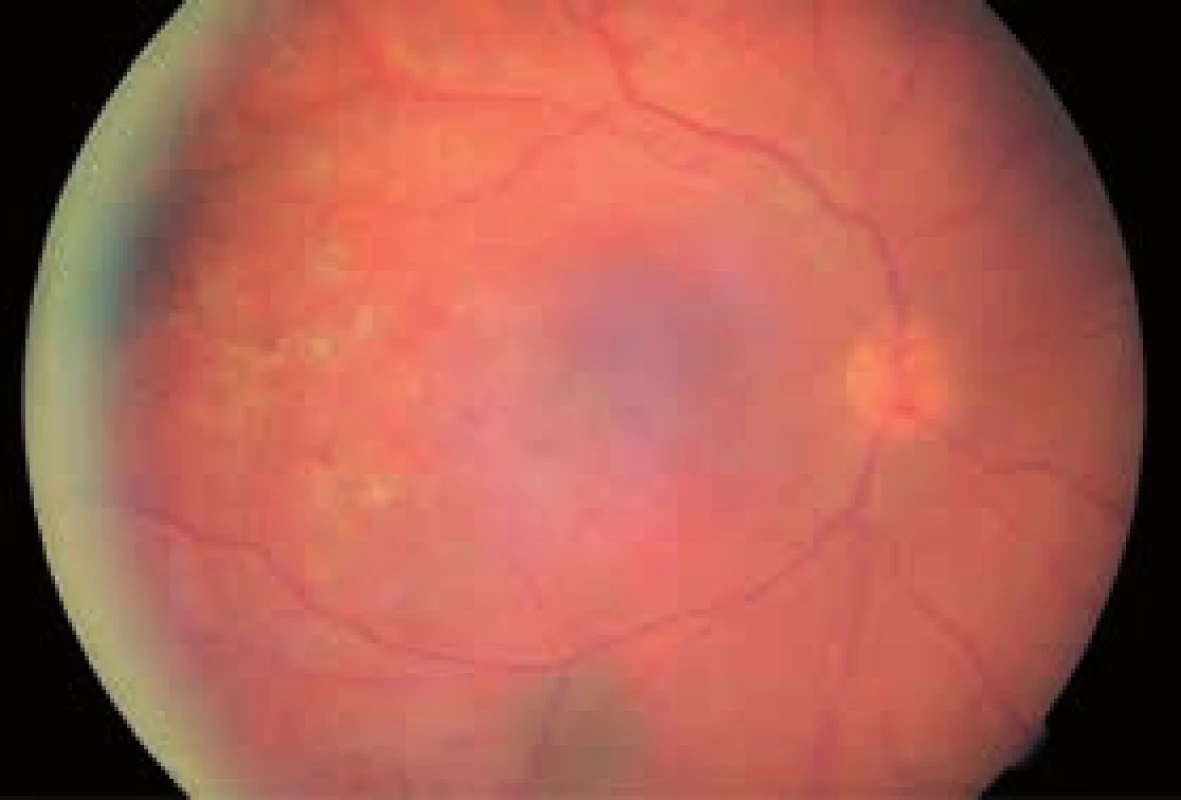
V marci 2012 bol na naše pracovisko odoslaný mladý diabetik zo spádovej očnej ambulancie. U 23-ročného diabetika trpiaceho DM1T sa jednalo o prvé očné vyšetrenie. Je ťažké hodnotiť, či toto výrazné zdržanie bolo spôsobené zo strany diabetológa, alebo zo strany samotného pacienta. 23-ročný diabetik s ochorením DM1T mal 10-ročnú anamnézu diabetu. Jeho metabolická kompenzácia však bola veľmi zlá. Od marca 2012 do júna 2012 podstúpil tento pacient na našom pracovisku veľmi intenzívnu panretinálnu fotokoaguláciu (PRP), obr. 1. Aj napriek tejto terapii v júli 2012 pozorujeme veľmi rýchlu progresiu vývoja NVD na oboch očiach, výraznejší nález bol vľavo (obr. 2). Na základe týchto skutočností sme v auguste 2012 zahájili terapiu ľavého oka ranibizumabom. V čase zahájenia terapie mal pacient hodnotu HbA1c 10,3 %. Pred terapiou bola NKZO vľavo 20/100, 52 písmen, a centrálna hrúbka sietnice (CRT – central retinal thickness) bola 322 µm. V auguste 2012 a v septembri 2012 bola podaná 2. a 3. aplikácia ranibizumabu. NKZO vľavo bola v septembri 2012 20/32, 76 písmen a CRT bola 233 µm. Okrem týchto skutočností sme sledovali aj výrazný ústup NVD (obr. 2). V októbri 2012 sme zahájili terapiu pravého oka, pričom HbA1C bol 11,2 %. Pred liečbou bola vpravo NKZO 20/80, 54 písmen a CRT bola 312 µm. Po 3 dávkach ranibizumabu bola NKZO 20/32, 73 písmen a CRT bola o 90 µm menej (obr. 3). Pacienta sme naďalej sledovali a dopĺňali sme aj PRP. V januári 2013 sme pozorovali opätovný nárast hrúbky sietnice, pokles NKZO a nové NVD, hlavne vľavo. NKZO vpravo bola 20/40, 68 písmen, vľavo 20/32, 73 písmen. Aktuálna hodnota HbA1c bola 11,5 %. Aj napriek lepšiemu funkčnému stavu ľavého sme sa rozhodli pre pokračovanie terapie práve do ľavého oka. Toto rozhodnutie bolo ovplyvnené hlavne opätovným nálezom početných neovaskularizácii na terči zrakového nervu TZN (obr. 4). Už po 1 dávke ranibizumabu do ľavého oka v marci 2013 došlo k výraznej úprave stavu a jeho stabilizácii (obr. 5). Do septembra 2013 bolo postupne, vždy podľa aktuálneho anatomického a funkčného stavu, podaných 5 dávok ranibizumabu do pravého oka a 6 dávok do ľavého oka. Aktuálna NKZO vpravo je 20/40, 68 písmen a vľavo 20/32, 70 písmen. Vpravo je CRT 217 µm, vľavo 242 µm. Stav je stabilizovaný, bez nálezu aktívnych NVD.




Diskusia
Diabetická retinopatia je významná príčina stredne ťažkých a ťažkých strát zraku [1]. Intenzívna kontrola systémových faktorov, vrátane hladiny cukru v krvi, krvného tlaku a lipidových hladín v u pacientov s DM1T [2] aj DM2T [3] je prospešná.
Hoci náhle zlepšenie metabolických parametrov môže u niektorých pacientov spôsobiť zhoršenie a exacerbáciu retinopatie, dlhodobé prínosy zvyčajne prevážia riziko, najmä ak sú tieto parametre zlepšené včas v priebehu ochorenia [4].
V liečbe DEM [5] a DR [6] sa fotokoagulácia vo veľkých multicentrických, prospektívnych, randomizovaných štúdiách preukázala ako bezpečná a účinná. Vzhľadom k tomu, že mnohí pacienti s diabetickou retinopatiou aj napriek fotokoagulačnej liečbe naďalej strácajú zrak, boli skúmané mnohé farmakologické terapie, vrátane lokálnych (očných), ako je anti-VEGF-liečba.
Cievny endoteliálny rastový faktor (VEGF) zohráva významnú úlohu u pacientov trpiacich DR a DEM. Rastové faktory sú významné v angiogenéze, regulácii permeability a ochrane endoteliálnych buniek [7]. Zvýšená produkcia VEGF pri diabetickej retinopatii sa zdá byť najdôležitejším faktorom pri vzniku edému makuly, a tak zablokovaním jeho účinku je možné progresiu tohto ochorenia sietnice spomaliť alebo úplne zastaviť. Povzbudzujúcim faktom sa zdá aj účinok anti-VEGF na regresiu už jestvujúcich NVD a NVE. V súčasnosti je najviac používaným antirastovým faktorom ranibizumab.
Ranibizumab (Lucentis®) blokuje všetky dôležité izoformy VEGF 110, 121, 165. Má menšiu molekulu (49 kDA), po intravitreálnej aplikácii (IVT) sú jeho hladiny v sére nízke (0,3–2,36 ng/ml) a 90 000-násobne nižšie ako v sklovci [8]. V sére zotrváva minimálny čas, preto je jeho použitie bezpečné.
Táto liečba predstavuje prvú terapeutickú možnosť, ktorá dokáže pacientom nielen zachovať, ale aj čiastočne zlepšiť stratenú zrakovú ostrosť [6].
Záver
Liečba mladého diabetika s ochorením DM1T má výrazné úskalia, hlavne ak sa jedná o diabetika so zlou metabolickou kompenzáciou. Takýto diabetici majú často tzv. floridnú diabetickú retinopatiu s veľmi rýchlym a agresívnym priebehom a vývojom neovaskularizácii na TZN. Aj napriek prítomnosti veľkého množstva nepriaznivých faktorov je potrebné poskytnúť takémuto pacientovi všetku možnú dostupnú terapiu. Veríme, že u nášho mladého diabetika sa nám na základe tejto terapie podarilo predísť ťažkým stavom a komplikáciám, ktoré rezultujú z povahy floridnej DR. Dúfame, že štádium lokálnej aj celkovej stabilizácie bude dlhotrvajúce.
MUDr. Lívia Javorská
livia.javorska@nemocnicapp.sk
MUDr. Mária Michalková
MUDr. Alena Kučerová
Očné oddelenie JZS, Nemocnica Poprad a.s.
www.nemocnicapp.sk
Doručené do redakcie 26. septembra 2013
Prijaté do tlače po recenzii 3. októbra 2013
Sources
1. Congdon N, O’Colmain B, Klaver CC et al. Causes and prevalence of visual impairment among adults in the United States. Arch Ophthalmol 2004; 122(4): 477–485.
2. Diabetes Control and Complication Trial Research Group. The effect of intensive treatment of diabetes on the development and progression of long-term complications in insulin-dependent diabetes mellitus. N Engl J Med 1993; 329(14): 977–986.
3. UK Prospective Diabetes Study Group. Intensive blood-glucose control with sulphonylureas or insulin compared with conventional treatment and risk of complications in patients with type 2 diabetes. UKPDS 33. Lancet 1998; 352(9131): 837–853.
4. Rodriguez-Fontal M, Kerrison JB, Alfaro DV et al. Metabolic control and diabetic retinopathy. Curr Diabetes Rev 2009; 5(1): 3–7.
5. Early Treatment Diabetic Retinopathy Study Research Group. Photocoagulation for diabetic macular edema: Early Treatment Diabetic Retinopathy Study report number 1. Arch Ophthalmol 1985; 103(12): 1796–1806.
6. The Diabetic Retinopathy Study Research Group. Photocoagulation treatment of proliferative diabetic retinopathy. Clinical application of Diabetic Retinopathy Study (DRS) findings, DRS Report Number 8. The Diabetic Retinopathy Study Research Group. Ophthalmology 1981; 88(7): 583–600.
7. Ferrara N, Gerber HP, Le Couter J. The biology of VEGF and its receptors. Nat Med 2003; 9(6): 669–676.
Labels
Diabetology Endocrinology Internal medicineArticle was published in
Forum Diabetologicum

2013 Issue 3
-
All articles in this issue
- Uncomplicated course of diabetic retinopathy during pregnancy: case report
- Anti-VEGF treatment of diabetic 1. type: case report
- Diabetes mellitus and glaucoma
- First outcomes of The First Ophthalmological Reading Centre
- Index of key words
- Why is the treatment of diabetes important a how can be achieved?
- Diabetic retinopathy 3: surgical treatment
- Pregnancy and diabetic retinopathy – screening and therapy: case report
- Forum Diabetologicum
- Journal archive
- Current issue
- About the journal
Most read in this issue
- Diabetic retinopathy 3: surgical treatment
- Diabetes mellitus and glaucoma
- Anti-VEGF treatment of diabetic 1. type: case report
- Why is the treatment of diabetes important a how can be achieved?





