Rádiointervenčná diagnostika a terapia diabetickej nohy
Radiological diagnostics and interventional therapy of diabetic foot
The aim of this work is to provide informations on current radiological imaging methods used in diagnosis and treatment of diabetic foot and its complications. Noninvasive methods are used: X-ray image, ultrasonography, CT scan, MR-imaging, scintigraphy, PET/CT scan. Invasive methods: angiography (DSA), percutaneous transluminal angioplasty (PTA), laser setting, the introduction of drug-eluting balloons and stents, biodegradable stents. It is important to minimize the risk of nephrogenic systemic fibrosis. The effectiveness of endovascular intervention is comparable to surgical revascularization procedures, in severe and polymorbid patients we prefer it because of fewer complications.
Key words:
blood vessels – diabetic foot – endovascular intervention – imaging methods
Autoři:
H. Poláček 1; K. Zeleňák 1; J. Sýkora 1; M. Števík 1; I. Šinák 3; R. Talapková 3; D. Mištuna 2; M. Vorčák 1
Působiště autorů:
Rádiologická klinika Jesseniovej lekárskej fakulty Univerzity Komenského a Univerzitná nemocnica Martin, prednosta MUDr. Hubert Poláček, CSc.
1; 1. chirurgická klinika Jesseniovej lekárskej fakulty Univerzity Komenského a Univerzitná nemocnica Martin, prednosta doc. MUDr. Dušan Mištuna, PhD., mim. prof.
2; 2. chirurgická klinika Jesseniovej lekárskej fakulty Univerzity Komenského a Univerzitná nemocnica Martin, prednosta prof. MUDr. Ľudovít Laca, PhD.
3
Vyšlo v časopise:
Forum Diab 2013; 2(2): 90-97
Kategorie:
Komplikácie diabetu
Souhrn
Cieľom práce je uviesť informácie o súčasných rádiologických zobrazovacích metódach používaných v diagnostike a terapii diabetickej nohy a jej komplikácií. Využívajú sa neinvazívne metódy: RTG-snímka, ultrasonografický záznam, CT, MRI, scintigrafia, PET/CT. Z invazívnych metód ide o angiografiu (DSA), perkutánnu translúmenovú angioplastiku (PTA), setting laser, zavádzanie drug-eluting balónov a stentov, biodegradabilné stenty. Dôležité je minimalizovať riziko nefrogénnej systémovej fibrózy. Účinnosť endovaskulárnych výkonov je porovnateľná s chirurgickými revaskularizačnými postupmi, u kriticky chorých a polymorbídnych pacientov jej dávame prednosť pre nižší počet komplikácií.
Kľúčové slová:
cievy – diabetická noha –endovaskulárne výkony – zobrazovacie metódy
Úvod
Diagnostické zobrazovanie sa často rozhodujúcim spôsobom podieľa na určení definitívnej diagnózy u pacienta. V posledných desaťročiach vzrastá význam intervenčných výkonov, ktoré je možno vykonať na rádiologických pracoviskách.
Ochorenie diabetes mellitus (DM) je prejav poruchy látkovej premeny cukrov, tukov a bielkovín a je súčasťou metabolických porúch označovaných ako metabolický syndróm. Základný prejav je hyperglykémia. Vzniká v dôsledku absolútneho, alebo relatívneho nedostatku inzulínu [17].
Komplikácie DM môžu byť akútne, alebo chronické. Neskorými komplikáciami sú retinopatia, nefropatia, periférna neuropatia s rizikom vzniku diabetickej nohy, autonómna neuropatia [2,9,16,20].
V publikácii sú definované súčasné možnosti diagnostiky a rádiointervenčnej terapie diabetickej nohy [1,3,4,10,11].
Syndróm diabetickej nohy je podľa WHO charakterizovaný ulceráciou alebo deštrukciou hlbokých tkanív nohy (od členka nadol), v spojitosti s neurologickými abnormalitami s rôznym stupňom ischemickej choroby dolných končatín a veľmi často aj s infekciou [12,16,17].
Podľa hlavných patogenetických mechanizmov vzniku ulcerácií delíme diabetickú nohu do 3 typov:
- neuropatický (defekty sú lokalizované na plante a pod hlavičkami metatarzov)
- ischemický (defekty na akrálnych častiach nohy – prsty, päta)
- zmiešaný neuroischemický typ [16,17]
Diabetická nefropatia sa vyskytuje asi u 50 % všetkých diabetikov. Diabetická angiopatia je hlavným faktorom ovplyvňujúcim prognózu defektu a hlavne rizikový faktor amputácie. Rozlišujeme makroangiopatiu, mikroangiopatiu a mediokalcinózu [17,28,29].
Diabetická makroangiopatia je podmienená aterosklerotickými zmenami veľkých a stredných tepien. Postihnutie je multisegmentové s minimálnym kolaterálnym obehom. Typické postihnutie je distálne od a. poplitea (BTK, z anglického below-the-knee). Pre neuropatiu pacienti nemusia mať často klaudikačné ani kľudové bolesti napriek kritickej ischémii [17,22].
Diabetická mikroangiopatia je charakterizovaná zhrubnutím intimy a bazálnej membrány kapilár s poruchou ich permeability. Zvyšuje sa venózny tlak, rozširujú sa vény a vznikajú AV-skraty. Koža nôh je začervenaná, vzniká opuch a porucha výživy tkanív [1,27]. Objavujú sa trofické zmeny až kožné defekty.
Pri diabetickej osteoartropatii vznikajú progresívne deštruktívne zmeny kostí a kĺbov, ktoré sú sekundárnym následkom pri somatickej a autonómnej neuropatii.
Pomocou zobrazovacích metód znázorňujeme akútne aj chronické komplikácie DM, ako sú zmeny ciev, skeletu končatín, ulcerácie, traumy, paralýzu GIT a podobne [5,13,19,20,23].
Medzi rádiologické (RTG) zobrazovacie neinvazívne aj invazívne metódy patria:
- prehľadná (natívna, konvenčná) RTG-snímka
- ultrasonografia B–zobrazenie (Doppler, CFM – Color flow mapping, Power Doppler)
- CT (výpočtová tomografia/computed tomography), CTA (CT-angiografia)
- MRI (zobrazenie magnetickou rezonanciou/magnetic resonance imaging)
- angiografia (DSA – digitálna subtrakčná angiografia), PTA (perkutánna translúmenová angioplastika)
- metódy nukleárnej medicíny – scintigrafia vrátane PET (pozitrónovej emisnej tomografie)
- termografia
Prehľadná snímka (skiagrafia)
Pomocou RTG-lúčov najčastejšie snímkujeme pri komplikovanom DM skelet a priľahlé mäkké časti. Diabetická osteoartropatia postihuje hlavne pacientov s dlhotrvajúcim DM. Asi 33 % pacientov má osteoporózu. Na zmenách kostí a kĺbov sa podieľajú aj cievne zmeny vedúce k ischémii a poruchy inervácie aj ako strata citlivosti [17].
Postihnuté sú najčastejšie kĺby dolných končatín (DK), najmä palec a prvý metatarzofalangeálny kĺb. Postupne vznikajú okrsky neostro ohraničenej dekalcifikácie, mizne kostná štruktúra. Vznikajú často nenápadne mikrofraktúry a spontánne fraktúry, potom fragmentácie kĺbov až ich zničenie (najmä Lisfrancov kĺb a členky) [23].
Vznik periostóz na metatarzoch a distálnych úsekoch tíbie a fibuly býva príznakom vznikajúcej osteo-myelitídy.
Niekedy vznikajú fraktúry krčkov femuru a stavcov [17,20].
Ak nie je nutná amputácia, hojí sa kĺbny proces deformujúcou artrózou, aseptickou nekrózou alebo ankylózou [27].
Ultrasonografia
Ultrasonografia (USG) alebo vyšetrenie ulztrazvukom je neinvazívna metóda umožňujúca posúdenie morfológie pankreasu, orgánov brušnej dutiny, ciev a prietoku krvi v nich. Pre rýchle a kvalitné vyšetrenie je dôležité použiť B-obraz a dopplerovský spôsob (duplexné vyšetrenie). Farebné mapovanie prietoku umožňuje v reálnom čase vkomponovať do čiernobieleho B-obrazu farebnú informáciu o prietoku [4,29].
Diagnostická presnosť USG pri periférnej obštrukcii ciev je vysoká, ale u DM pri meteorizme alebo Monckebergovej mediokalcinóze vznikajú veľké problémy so zobrazením a meraním [21,28].
Výsledky porovnania duplexného USG a angiografie (DSA) u vyšetrení tepien od panvy po a. poplitea sú u USG: senzitivita detekcie uzáverov 92,6%, senzitivita detekcie stenóz 50–87,5% [20,31].
Diagnostické omyly vznikajú najmä v oblasti Hunterovnho kanála. Použitie echokontrastných látok by malo zvýšiť presnosť diagnostiky.
Angiografia (AG)
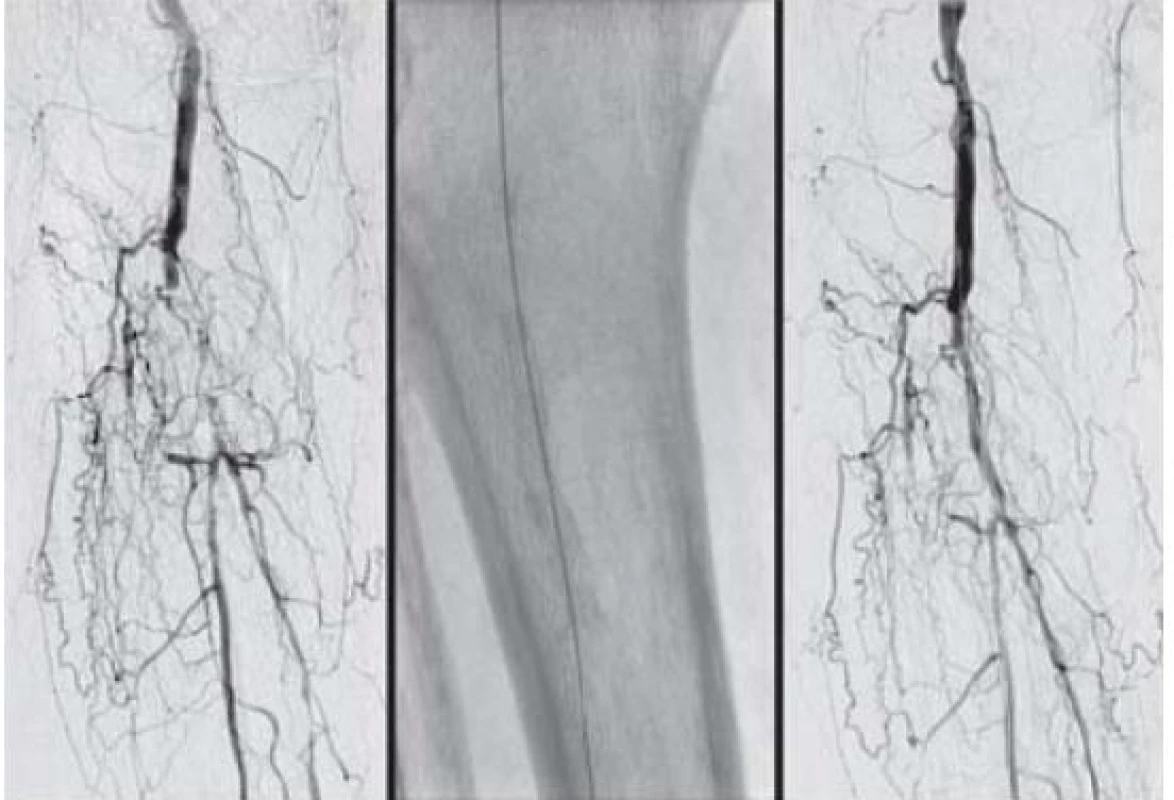
Digitálna subtrakčná angiografia (DSA) je RTG-metóda, ktorá zobrazuje lúmen zdravých aj postihnutých ciev pomocou vodnej jódovej kontrastnej látky (KL). Umožňuje presne zhodnotiť cievne zásobenie vyšetrovanej oblasti. Rozlišujeme zobrazenie arteriálneho systému (arteriografia) a venózneho systému (flebografia, ktorá je takmer úplne nahradená ultrazvukovým vyšetrením). AG je invazívnym vyšetrením, preto indikácie na DSA musíme starostlivo zvážiť. Pri DM je zvýšené riziko poškodenia parenchýmu obličiek [15,17]. DSA je metódou, pomocou ktorej robíme aj intervenčné terapeutické postupy, pri DM napr. endovaskulárnu revaskularizáciu, keď rozširujeme zúžením či uzavretím postihnutú tepnu (perkutánna translúmenová angioplatika – PTA alebo trombolýza [18,24,26,28].
Vyšetrenie pacientov realizujeme prednostne v ranných hodinách a obed dostanú až po výkone. U DM 2. typu sa odporúča vysadiť metforminové deriváty 48 hodín pre podaním KL pre ich nefrotoxicitu.
Pozor! Niekedy podávame na vyviazanie heparínu protaminsulfát. U chorých užívajúcich NPH-inzulín môže vzniknúť fatálna anafylaktická reakcia [20].
Perkutánna translúmenová angioplastika
PTA (perkutánna translúmenová angioplastika) je pre pacienta minimálne zaťažujúca metóda, ktorá umožňuje rekonštrukciu cievneho zásobenia [18]. Podľa závažnosti symptomatiky (ischémie, klaudikácie) rozlišujeme 4 štádiá obliterujúcej arterosklerózy podľa Fontaina [28]. Cieľom PTA je záchrana ohrozenej končatiny amputáciou, alebo pri karotických tepnách prevencia TIA a NCMP.
Výpočtová tomografia
CT (computed tomography) má v diagnostike DM a jeho komplikácií dôležitú úlohu. Princíp metódy, ktorá je svojím významom porovnateľná s objavom RTG-lúčov, je uvedený vo viacerých monografiách. Súčasná generácia špirálových a viacvrstvových (multislice – MSCT) CT-prístrojov umožňuje v krátkom čase vyšetriť celé telo. Z hľadiska DM ide hlavne o vyšetrenie pankreasu, distribúcie tuku, komplikácií DM, najmä zmien ciev a skeletu (CTA – CT-angiografia) [5]. CTA je alternatívna metóda zobrazenia ciev. Výborné sú výsledky v diagnostike hrudníkovej a brušnej aorty, ciev panvy a krku. Zlepšila sa aj diagnostika ciev mozgu a končatín.
Zobrazenie magnetickou rezonanciou
MRI (magnetic resonance imaging) – týmto vyšetrením sa oproti iným zobrazovacím metódam dosahuje vysoký kontrast mäkkých tkanív v ľubovoľnej rovine a pacient nie je zaťažený ionizačným žiarením. Výhodou MRA (angiografia pomocou MR) je možnosť neinvazívneho cievneho zobrazenia vo veľkom detaile bez použitia KL. Zlepšovanie softvéru vedie k čoraz detailnejšiemu zobrazeniu aj periférnych ciev [5,15]. MRI je vynikajúcou metódou na zobrazenie muskuloskeletálneho systému, a tým aj osteoartropatických zmien pri DM.
Pozitrónová emisná tomografia
PET je relatívne novou zobrazovacou metódou nukleárnej medicíny. Využitie je v diagnostike zápalových komplikácii diabetu a experimentálne napr. v štúdiu serotonínových receptorov mozgu [10].
Zobrazovacie rádiologické metódy, klinikmi označované historicky ako pomocné metódy, tvoria dôležitú súčasť diagnostiky komplikácií diabetes mellitus. Ich rozvoj prinesie pravdepodobne v krátkom čase zrýchlenie a skvalitnenie diagnostiky a terapie tohto závažného ochorenia.
Možnosti terapie ochorenia periférnych tepien
Ochorenie periférnych tepien (PAO) končatín je najčastejšie spôsobené aterosklerózou, ide o postihnutie ciev u diabetických pacientov lokalizované hlavne na artériách predkolenia. Charakter postihnutia u DM sa líši od aterosklerózy. Pri diabetickom arteriálnom ochorení sú často prítomné dlhé segmentálne oklúzie, pri ATS sú časté fokálne lézie. Kalcifikácie u diabetu majú charakter mediálnej sklerózy u aterosklerózy sú difúzne a intimálne. Ischemické diabetické vredy na nohe často vznikajú porušením dlhodobej rovnováhy medzi slabým prítokom krvi, spôsobeným ochorením ciev a nízkymi nárokmi. Malé lézie kože, alebo infekcia spôsobujú zvýšený nárok na spotrebu kyslíku kvôli zvýšenému metabolizmu v rane. Rozhodujúci je dočasný nárast prítoku krvi do lézie na podporu hojenia vredu. Keď je kožná lézia vyliečená, zvýšený krvný prietok už nie je potrebný. Z toho dôvodu je dôležitejšia záchrana končatiny ako priechodnosť rekanalizácie [22,24].
Diagnostická angiografia (DSA) sa robí len ak nasleduje revaskularizácia. Indikáciou k perkutánnej revaskularizácii sú nehojace sa vredy s/alebo bez infekcie a gangrény. Podmienkou je, že končatina je stále viabilná a že liečba prispeje k zvýšeniu kvality života. Pacient pripútaný na lôžko, nespolupracujúci , nie je primárnym kandidátom na revaskularizáciu [22,28].
Rozhodnutie medzi endovaskulárnou a chirurgickou liečbou je často výsledkom tímovej diskusie [14]. Vyššie riziko chirurgického výkonu, nedostatok dobrého venózneho materiálu na bypass, nedostatočné segmenty na anastomózu a slabý výtok sú často dôvodom pre endovaskulárne riešenie. Endovaskulárny výkon sa stáva čoraz viac metódou prvej voľby. Podľa princípu, že „čas je tkanivo“ by mala byť liečba diabetického vredu nohy riešená ako urgentná procedúra, najvhodnejšie do 24 hodín. Endovaskulárna liečba sa väčšinou robí v lokálnej anestézii, po antegrádnej punkcii a. femoralis na ohrozenej končatine, nemala by sa robiť z kontralaterálnej ingviny cross-over-technikou [22,24].
Cieľom je revaskularizácia artérie, ktorá zásobuje región vredu. Niekedy však postačí aj otvorenie kolaterál. V poslednej dobe veľkú pozornosť získava teória tzv. angiozómov jednotlivých artérií, ktoré zásobujú presne popísané oblasti na nohe. Angiozómy reprezentujú normálnu anatómiu u zdravých ciev. Nie je úplne jasné, či to platí aj u diabetickej nohy. V cievach predkolenia má PTA väčšinou dobrý efekt, iba zriedkavo implantujeme stent. Pretože dlhodobá priechodnosť nie je hlavným cieľom, nemali by sme primárne stentovať. Stent môže znemožniť opakovanú intervenciu [22].
Jedným z problémov pri intervenciách je spazmus, preto je dôležité používanie spazmolytík.
Komplikácie endovaskulárnej liečby vznikajú v 7–17 %. Komplikácie napr. v mieste vpichu sú redukované používaním uzatváracích prostriedkov (vascular closure device), predchádza sa tým vzniku pseudoaneuryziem a veľkým hematómom , skracuje sa aj čas nutnej hospitalizácie pacienta [21]. Mortalita je tiež veľmi nízka.
Z novších metód liečby BTK je možné uviesť laser, kryoplastiku, liečivo uvoľňujúce stenty a balóny, špeciálne stenty s malým zavádzacím profilom a bioabsorbovateľné stenty.
Diskutuje sa o subintimálnej rekanalizácii ciev s mediokalcinózou. Na subintimálnu rekanalizáciu je potrebná predĺžená insuflácia balóna, niekedy až na 2 minúty.
Výsledky chirurgickej aj endovaskulárnej liečby sú približne rovnaké, úspešnosť pri hojení vredu a záchrane končatiny je 78–85 % [22,28].
Úspešná endovaskulárna alebo chirurgická revaskularizácia zachraňuje končatinu, zmierňuje bolesti a zlepšuje kvalitu života, ale často nie je možná pre nerekonštruovateľné arteriálne pomery. Preto sa hladajú nové alternatívny a postupy. Terapeutická angiogenéza realizovaná transplantáciou autológnych kmeňových buniek kostnej drene je nádejnou alternatívnou možnosťou [30].
Bunky získané z dospelej kostnej drene sú mobilizované po vzniku poranenia, lokalizujú sa v mieste neovaskularizácie, a tu sa diferencujú na zrelé endotelové bunky. V práci autorov Talapková et al [30], sa uvádzajú výsledky sledovania podania kmeňových buniek u pacientov s kritickou končatinovou ischémiou. Prejavil sa ako bezprostredný analgetický účinok, zlepšila sa trofika končatiny a u niektorých aj pohybová aktivita.
Záver
Periférne arteriové ochorenie (PAO) je dôležitým prediktorom u diabetických pacientov s vredmi nôh. Prítomnosť a závažnosť ischémie by mala byť vždy posúdená pred každým chirurgickým výkonom, keďže perfúzia tkaniva rozhoduje o hojení chirurgickej rany. Na tvorbe vredu u diabetickej nohy sa podieľa viacero faktorov. Liečba musí byť zameraná na intenzívne ošetrovanie rany, liečbu infekcie, kontrolu glykémie a liečbu komorbidít.
V poslednom období sa významne rozšírili možnosti endovaskulárneho prístupu a liečby. Pri revaskularizačnom výkone by sa mal brať ohľad na potenciálne benefity chirurgickej bypassovej operácie a endovaskulárneho výkonu. Cieľom je obnoviť priamy pulzatilný tok do aspoň pedálnej artérie, ktorá zásobuje ranu, alebo do fibulárnej artérie, v prípade dostatočných kolaterál na pedálne artérie. Endovaskulárna technika by mala byť pravdepodobne použitá prvá pre jej menšiu rizikovosť a nižšiu cenu. Lokálne komplikácie PTA sú zriedkavé a menšieho rozsahu, nevylučujú bypass v neskoršej fáze ochorenia. Subintimálna angioplastika, ktorá sa pokúša vyriešiť infrapopliteálne oklúzie, je spojená s technickým zlyhaním v 20 %. U pacientov s diabetom sa objavili periprocedurálne komplikácie PTA medzi 7 a 17 %.
Revaskularizačné výkony u pacientov s diabetom sú náročné na špecifické znalosti a technické zručnosti, preto sa by tieto výkony mali sústreďovať v centrách a mali by ich robiť špecialisti.
Obrázky a popis obrázkov















MUDr. Hubert Poláček, CSc.
polacek@jfmed.uniba.sk
MUDr. Kamil Zeleňák, PhD.
zelenak@unm.sk
MUDr. Ján Sýkora
MUDr. Martin Števík, PhD.
MUDr. Martin Vorčák
Rádiologická klinika JLF UK a UNM, Martin
doc. MUDr. Dušan Mištuna, PhD.
1. chirurgická klinika JLF UK a UNM, Martin
MUDr. Igor Šinák, PhD.
MUDr. Renata Talapková, PhD.
2. chirurgická klinika JLF UK a UNM, Martin
www.unm.sk
Doručené do redakcie 10. apríla 2013
Prijaté do tlače po recenzii 15. mája 2013
Zdroje
1. Bagavathiappan S, Philip J, Jayakumar T et al. Correlation between Plantar Foot Temperature and Diabetic Neuropathy: A Case Study by Using and Infrared Thermal Imaging Technique. J Diabetes Sai Technoe 2010; 4(6): 1386–1392.
2. Baker JC, Demerzis JL, Rhodes NG et al. Diabetic musculoskleletal complications and their imaging mimics. Radiographic 2012; 32(7): 1959–1974.
3. Bodíková S, Ponďuch P. Ultrazvuková diagnostika a liečba ischemickej choroby dolných končatín. Via Practica 2006; 3(5): 245–248.
4. Eliáš P, Žiška J. Dopplerovská ultrasonografie. Nucleus: Hradec Králové 1998. ISBN 80–901753–5-X.
5. Ferda J, Novák M, Šlauf F et al. Výzkum multidetektorové CT-angiografie pro volbu léčby u akutní ischemie dolní končetiny. Čes Radiol 2008; 62(4): 334–341.
9. Gavorník P, Dukát A, Gašpar Ľ et al. Endotelová dysfunkcia a multiorgánovomultivaskulárna (polyorgánovopolyvaskulárna) choroba. Forum Diab 2012; 1(2–3): 17–25.
10. Gnanasegaran G, Vijayanathan N. Diagnosis of infection in the diabetic foot using 18FFDG PET/CT: a sweet alternative? Eur J Nucl Med Mol Imaging 2012; 39(10): 1523–1527.
11. Hodnet PA, Ward EV, Davalpanat AH et al. Peripheral arteria disease in a symptomatic diabetic population: prospective comparison of rapid unenhace MR angiography (MRA) with contrast–enhanced MRA. Am J Roentgenol 2011; 197(6): 1466–1473.
12. Lacman J, Mašková J, Rejchrt P. Možnosti diagnostiky a léčby diabetické nohy na radiologickém pracovišti. Bulletin HPB chirurgie 2005; 13(3–4): 111–113.
13. Manzi M, Cester G, Palena LM et al. Vascular Imaging of the Foot: The First Step toward Endovascular Recanalization. RadioGraphics 2011; 31(6): 1623–1636.
14. Masaki H, Tabuchi A, Yunoki Y et al. Collective therapy and therapeutic strategy for critical limb ischemia. Ann Vasc Dis 2013; 6(1): 27–32.
15. Mechl M, Žiška J, Tintěra J et al. Kontraindikace a rizika vyšetření pomocí magnetické rezonance. Čes Radiol 2010; 64(1): 60–75.
16. Mižičková M, Javorka V, Andisová J et al. Diabetická noha. Diferenciálna diagnostika osteomyelitídy a osteortropatie. Slov Radiol 2012; 19(2): 16–23.
17. Mokáň M, Martinka E, Galajda P et al. Diabetes mellitus a vybrané metabolické ochorenia. Vydavateľstvo P + M: Martin 2008.
18. Peregrin J, Šnúrová S, Kožnar B et al. Implantace samoexpantibilních nitinolových stentů do bercových tepen při selhání infrapopliteální angioplastiky: roční sledování. Čes Radiol 2008; 62(2): 160–164.
19. Perry D, Bharara M, Armstrong DG et al. Intraoperative Fluorescence Vascular Angiography: During Tibial Bypass. I Diabetes SciTechnol 2012; 6(1): 204–208.
20. Poláček H, Kováčik A, Benko M et al. Zobrazovacie metódy pri diabetes mellitus. Slov Lekár 2004; 1(2): 32–35.
21. Reekers JA, Muller-Hulsbeck S, Libicher M et al. CIRSE Vascular closure device registry. Cardiovasc Intervent Radiol 2011, 34(1): 50–53.
22. Reekers JA, Lammer J. Diabetic foot and PAD: the endrovascular approach. Diabetes Metab Res Rev 2012; 26(Suppl 1): 36–39.
23. Rogers LC, Frykberg RG, Armstrong DG et al. The Charcot Foot in Diabetes. Diabetes Care 2011; 34(9): 2123–2129.
24. Schaper NC, Andros G, Apelqvist J et al. Diagnosis and treatment of peripheral arterial disease in diabetic patients with a foot ulcer. A progres report of the International Working Group on the Diabetic Foot. Diabets Metab Res Rev 2012; (Suppl 1): 218–224.
25. Schaper NC. Lesson from Eurodiale. Diabetes Metab Res Rev 2012; 28(Suppl 1): 21–26.
26. Schaper NC, Andros G, Apelqvist J et al. Specific guidelines for the diagnosis and treatment of peripheral arterial disease in patient with diabetes and ulceration of the foot 2011. Diabetes Metab Res Rev 2012; 28(Suppl 1): 236–237.
27. Sanverdi SE, Ergen FB, Oznur A et al. Current challenges in imaging of the diabetic foot. Diabet Foot Ankle 2012; 3. Dostupné z DOI: <http://doi: 10.3402/dfa.v3i0.18754>.
28. Šefránek V, Tomka J, Slyško R, Necpal R. Možnosti chirurgickej liečby chronickej ischémie dolných končatín. Vask med 2010; 2(3): 112–115.
29. Štvrtinová V, Šefránek, V, Murín J et al. (členovia poradného výboru). Odporúčania pre diagnostiku a liečbu periférneho artériového ochorenia dolných končatín. Vask med 2012; 2(Suppl 2).
30. Talapková R, Hudeček J, Šinák I et al. Záchrana ischemickej končatiny terapeutickou angiogenézou. Vnitř Lek 2009, 55(3): 179–183.
31. Xiao L, Huang D, Tong J, Shen J. Efficacy of endoluminal interventional therapy in diabetic peripheral arterial occlusive disease: a retrospective trial. Cardiovascular Diabetology 2012; 11 : 17. Dostupné z DOI: <http://doi: 10.1186/1475–2840–11–17>.
Štítky
Diabetologie Endokrinologie Interní lékařstvíČlánek vyšel v časopise
Forum Diabetologicum

2013 Číslo 2
-
Všechny články tohoto čísla
- Syndrom diabetické nohy: nezávislý prediktor kardiovaskulární a cerebrovaskulární morbidity a mortality?
- Diabetická neuropatia: klinický obraz a súčasné možnosti diagnostiky a liečby
- Diabetická nefropatia: epidemiológia a diagnostika
- „Ušitie inzulínovej liečby na mieru pacientovi“: kazuistika
- Glykemická variabilita: má význam jej stanovenie v klinickej praxi?
- Aktuálne indikačné obmedzenia pre gliptíny, agonisty GLP1-receptorov a bazálne analógy inzulínu
- Manažment hypertriacylglycerolémie z pohľadu najnovších odporúčaní Americkej endokrinologickej spoločnosti (The Endocrine Society)
- Autodidaktický test hodnotený kreditmi SACCME
- Diabetes mellitus – rane stredoveká arabská medicína
- Michal Vrablík. Farmakoterapie dyslipidemie. Průvodce ošetřujícího lékaře
- XXVIII. kongres Slovenskej hypertenziologickej spoločnosti a pracovnej skupiny preventívnej kardiológie Slovenskej kardiologickej spoločnosti
- 49. diabetologické dny
- 15. európsky endokrinologický kongres
- Profesor MUDr. Juraj Payer, CSc., 55-ročný
- MUDr. Zuzana Némethyová, CSc., jubilujúca
- Životné jubileum doc. MUDr. Emila Martinku, PhD.
- Laudácia k životnému jubileu doc. MUDr. Slavomíry Filipovej, CSc.
- Editorial
- Léčba hypertenze u pacientů s diabetes mellitus 2. typu
- Diabetická noha: epidemiologické údaje a aktuálne možnosti lokálnej liečby
- Patofyziologické aspekty syndrómu diabetickej nohy
- Rádiointervenčná diagnostika a terapia diabetickej nohy
- Dermoepidermálne štepy v liečbe chronických defektov diabetickej nohy: kazuistika
- Forum Diabetologicum
- Archiv čísel
- Aktuální číslo
- Informace o časopisu
Nejčtenější v tomto čísle
- Diabetická neuropatia: klinický obraz a súčasné možnosti diagnostiky a liečby
- Manažment hypertriacylglycerolémie z pohľadu najnovších odporúčaní Americkej endokrinologickej spoločnosti (The Endocrine Society)
- Diabetická nefropatia: epidemiológia a diagnostika
- Patofyziologické aspekty syndrómu diabetickej nohy
